|
 |
| Korean J Med > Volume 82(1); 2012 > Article |
|
ВџћВЋй
вфЕВаЂ:
в│И ВЌ░Жхгвіћ ВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљ ВцЉ Ж┤ђВЃЂвЈЎвДЦ ВА░ВўЂВѕаВЮё ВІцВІюьЋўВўђвЇў ьЎўВъљвЊцВЮё вїђВЃЂВю╝вАю Ж│аЖ░љвЈё C-в░ўВЮЉВё▒ вІев░▒ВДѕ(high sensitivity C-reactive protein, hs-CRP) вєЇвЈёВЎђ Ж┤ђВЃЂвЈЎвДЦ ВДѕьЎўВЮў ВаЋвЈёВЎђВЮў Ж┤ђЖ│ёвЦ╝ ЖхгвфЁьЋўЖ│аВъљ ьЋўВўђвІц.
в░Ев▓Ћ:
2006вЁё 6ВЏћвХђьё░ 2010вЁё 8ВЏћЖ╣їВДђ Ж┤ЉВБ╝ВєїВъг ВбЁьЋЕв│ЉВЏљ ВІгьўѕЖ┤ђ Вё╝ьё░ВЌљ вѓ┤ВЏљьЋю ВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљВЌљВёю Ж┤ђВЃЂвЈЎвДЦ ВА░ВўЂВѕаВЮё ВІюьќЅьЋю ьЎўВъљ 377вфЁ(вѓеВъљ 298вфЁ, ВЌгВъљ 79вфЁ)ВЮё вїђВЃЂВю╝вАю ьЋўВўђвІц. ВъљвБївіћ 2010вЁё 5ВЏћвХђьё░ 8ВЏћЖ╣їВДђ ВѕўВДЉьЋўВўђвІц. ВІгьўѕЖ┤ђЖ│ё ВДѕьЎўВЮў ВюёьЌўВЮИВъљвЊцВЮђ ВЮўвг┤ ЖИ░вАЮ ВА░ВѓгвЦ╝ ьєхьЋ┤ ВѕўВДЉьЋўВўђЖ│а, Ж┤ђВЃЂвЈЎвДЦ Ж▓йьЎћВЮў ВаЋвЈёвіћ Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░ЕВЮ┤ 50% ВЮ┤ВЃЂВЮИ Жх░Ж│╝ ВЮ┤ьЋўВЮИ Жх░Вю╝вАю вѓўвѕёВќ┤ вХёВёЮьЋўВўђвІц.
Ж▓░Ж│╝:
Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░ЕВЮ┤ 50% ВЮ┤ВЃЂВЮИ Жх░ВЮђ ВаёВ▓┤вїђВЃЂВъљ 377вфЁ ВцЉ 172вфЁВю╝вАю 45.6%ВўђвІц. ьўѕВцЉ hs-CRPЖ░ђ 3.0 mg/L ВЮ┤ВЃЂВю╝вАю вєњВЮђ Жх░ВЌљВёю вѓ«ВЮђ Жх░ВЌљ в╣ёьЋ┤ Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░ЕВЌљ вїђьЋю ЖхљВ░ев╣ёЖ░ђ 2.28 (95% CI = 1.38-3.75)вАю вєњВЋўВю╝вЕ░ Вё▒в│ё, вѓўВЮ┤, Ж│аьўѕВЋЋ, вІ╣вЄев│Љ, Ж│ав░ђвЈё ВДђвІев░▒ ВйюваѕВіцьЁївАцВЮё в│┤ВаЋьЋю ВЮ┤ьЏёВЌљ ЖхљВ░ев╣ёЖ░ђ 1.95 (95% CI = 1.16-3.30)Вю╝вАю ВЌгВаёьъѕ ВюаВЮўьЋю Ж┤ђваеВё▒ВЮё в│┤ВўђвІц.
Ж▓░вАа:
ВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљВЌљВёю вєњВЮђ ьўѕВцЉ hs-CRP вєЇвЈёвіћ 50% ВЮ┤ВЃЂВЮў Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░ЕЖ│╝ ВюаВЮўьЋю Ж┤ђваеВё▒ВЮё в│┤ВўђвІц. ЖиИвЪгвѓў ВЮ┤вЪгьЋю Ж┤ђваеВё▒ВЮё ВёцвфЁьЋўЖИ░ ВюёьЋ┤Вёювіћ Вбђ вЇћ ВъљВёИьъѕ ьЈЅЖ░ђвљю Ж┤ђВЃЂвЈЎвДЦ Ж▓йьЎћВЮў ВІгЖ░ЂвЈёВЎђ ьўѕВцЉ hs-CRP вєЇвЈёВЮў ВЃЂЖ┤ђЖ┤ђЖ│ёВЌљ вїђьЋю ВаёьќЦВаЂВЮИ ВЌ░ЖхгЖ░ђ вЇћ ВЮ┤вБеВќ┤ВаИВЋ╝ ьЋа Ж▓ЃВЮ┤вІц.
Abstract
Background/Aims:
The association between inflammatory markers and the severity of coronary artery disease (CAD) in patients with stable angina pectoris remains controversial. This study explored the relationships between the serum high-sensitivity CRP (hs-CRP) level and severity of coronary atherosclerosis in patients with stable angina.
Methods:
The study enrolled 377 stable angina patients (298 males, 79 females) undergoing coronary angiography from June 2006 to August 2010. Based on the coronary angiography results, they were divided into two groups according to the diameter of stenosis (DS): Group I (DS РЅЦ 50%) and Group II (DS < 50%). Multivariate logistic regression was used to examine the relationship between the hs-CRP level (high hs-CRP РЅЦ 3.0 mg/L versus low hs-CRP < 3.0 mg/L) and the severity of coronary stenosis.
Results:
Group I had higher hs-CRP levels than Group II [median hs-CRP (interquartile range); 0.70 (0.3-1.66) versus 1.11 (0.52-3.41) mg/L, p < 0.001]. After adjusting for major cardiovascular risk factors, a high hs-CRP level was significantly related to the severity of coronary atherosclerosis (OR 1.95, 95% CI = 1.16-3.30).
ВЌ╝ВдЮ в░ўВЮЉВЮ┤ вЈЎвДЦЖ▓йьЎћВЮў в░юВЃЮЖ│╝ ВЌ░Ж┤ђвљўВќ┤ ВъѕЖ│а вЈЎвДЦЖ▓йьЎћв░ўВЮў ьїїВЌ┤ в░Ј Ж┤ђВЃЂвЈЎвДЦ ьўѕВаёВдЮВЮё Ж░ђВєЇьЎћВІюВ╝ю ЖИЅВё▒ Ж┤ђвЈЎвДЦ ВдЮьЏёЖх░ВЮў в│ЉВЮИВЌљ ВцЉВџћьЋю ВЌГьЋаВЮё ьЋа Вѕў ВъѕВЮїВЮ┤ ВЋївацВДђЖ│а ВъѕвІц[1,2]. C-в░ўВЮЉВё▒ вІев░▒ВДѕ(C-reactive protein, CRP)ВЮђ ВІаВ▓┤ВЌљВёю Ваёв░ўВаЂВЮИ ВЌ╝ВдЮ в░ўВЮЉВЮё ВЋїВЋёв│╝ Вѕў Въѕвіћ вІеВѕюьЋўЖ│а Ж░ЮЖ┤ђВаЂВЮИ ВДђьЉювАюВЇе[3], вІцвЦИ ЖИЅВё▒ в░ўВЮЉВЃЂвг╝ВДѕв│┤вІц в╣авЦ┤Ж▓ї ьЋЕВё▒ в░Ј вХёьЋ┤вљўвЕ░, ВА░ВДЂВєљВЃЂЖ│╝ ВЌ╝ВдЮВЮ┤ Ж│ёВєЇвљўвЕ┤ вєњВЮђ Ж░њВЮё ВюаВДђьЋўв»ђвАю ВЌ╝ВдЮ ьЎюВё▒вЈёвЦ╝ Ж░ђВъЦ Въў вѓўьЃђвѓИвІц[4]. ВхюЖи╝ВЌљвіћ вЈЎвДЦЖ▓йьЎћВдЮВЮёВюав░юьЋўвіћ ВЌ╝ВдЮВЮў ВаЋвЈёвЦ╝ в░ўВўЂьЋа в┐љвДї ВЋёвІѕвЮ╝ ВІгьўѕЖ┤ђЖ│ё ВЌ╝ВдЮв░ўВЮЉ в░Ј ьўѕВаёВЮў ьўЋВё▒ в░Ј ьїїВЌ┤ВЌљвЈё ВДЂВаЉВаЂВЮИ ВЌГьЋаВЮё ьЋўвіћ Ж▓ЃВю╝вАю в░ЮьўђВАївІц[5].
ЖИ░ВА┤ВЮў ВЌгвЪг ВЌ░ЖхгвЊцВЮђ ьўѕВ▓Г CRP вєЇвЈёВЎђ ВІгьўѕЖ┤ђ ВДѕьЎў ВѓгВЮ┤ВЮў ВюаВЮўьЋю ВЃЂЖ┤ђЖ┤ђЖ│ёвЦ╝ в│┤ВЌгВБ╝Ж│а ВъѕвІц[6-8]. ьі╣ьъѕ 1984вЁёвХђьё░ ВІюВъЉвљўВќ┤ 8вЁё вЈЎВЋѕ В┤Ю 936вфЁВЮў Ж▒┤Ж░ЋьЋю ВцЉвЁё вѓеВё▒ВЮё вїђВЃЂВю╝вАю ВДёьќЅвљўВЌѕвЇў MONICA (Monitoring Trends and Determinants in Cardiovascular Disease)ВЮў ВЌ░Жхгвіћ CRPВЮў ВдЮЖ░ђЖ░ђ ВІгьўѕЖ┤ђ ВДѕьЎўВЮё ВўѕВИАьЋўвіћ ВбІВЮђ ВДђьЉювЮ╝Ж│а ВаюВІюьЋўВўђвІц[7]. вўљьЋю Ridker [9]ВЮў ВЌ░Жхгвіћ Ж▒┤Ж░ЋьЋю ВЌгВё▒вЊцВЌљВёю Ж│аЖ░љвЈё C-в░ўВЮЉВё▒ вІев░▒ВДѕ(high sensitivity C-reactive protein, hs-CRP)ВЮ┤ ВйюваѕВіцьЁївАц, ВДђвІев░▒ВДѕ(lipoprotein), ьўИвфеВІюВіцьЁїВЮИ(homocysteine) вЊ▒ в│┤вІцвЈё ВІгьўѕЖ┤ђ ВДѕьЎў в░юВЃЮВЮё в│┤вІц Въў ВўѕВИАьЋювІцЖ│а ьЋўВўђвІц. ЖиИвдгЖ│а Thombpson вЊ▒[10]Ж│╝ Haverkate вЊ▒[5]ВЮђ ьўѕВцЉ CRP вєЇвЈё ВдЮЖ░ђвіћ ВЋѕВаЋьўЋ, вХѕВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљ вфевЉљВЌљВёю Ж┤ђВЃЂвЈЎвДЦ ВДѕьЎў в░юВЃЮВЮў ВюёьЌўвЈё ВдЮЖ░ђВЎђ Ж┤ђваеВЮ┤ ВъѕвІцЖ│а ьЋўВўђвІц.
вХѕВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљВЌљВёю Ж┤ђВЃЂвЈЎвДЦ Ж▓йьЎћВЮў ВЏљВЮИВЮ┤ вљўвіћ ВБйВЃЂЖ▓йьЎћВЮў в░юВЃЮЖ│╝ ВДёьќЅ, Ж▓йьЎћв░ўВЮў в»ИвъђЖ│╝ ьїїВЌ┤ВЌљ ВЌ╝ВдЮ в░ўВЮЉВЮ┤ ВцЉВџћьЋю ВЌГьЋаВЮё ьЋўВДђвДї[11,12], ВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљВЮў Ж▓йВџ░ ВБйВЃЂьїљВЮў ВДёьќЅВЌљ ВЮўьЋю Ж┤ђВЃЂвЈЎвДЦ вѓ┤Ж▓йВЮў ьўЉВ░ЕВЮ┤ ьўѕвЦў Ж░љВєїВЮў ВБ╝ВЏљВЮИВЮ┤ вљўВќ┤ в░юВЃЮьЋювІцЖ│а ВЋївацВаИ ВъѕвІц[13]. ьЋўВДђвДї Hangartner вЊ▒[14]ВЮў в│┤Ж│аВЌљ ВЮўьЋўвЕ┤ в╣ёвАЮ ВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљвЮ╝Ж│а ьЋўвЇћвЮ╝вЈё вЈЎвДЦ Ж▓йьЎћВё▒ в░ўВЮў ВЮ╝вХђвіћ ВЌ╝ВдЮВЮў ВєїЖ▓гВЮё Ж░ђВДђЖ│а ВъѕВю╝вЕ░ ьўѕВаё ьўЋВё▒ВЮў Ваё вІеЖ│ё ВєїЖ▓гВЮё Ж░ђВДѕ ВѕўвЈё ВъѕвІцЖ│а ьЋўВўђвІц. Avanzas вЊ▒[15]вЈё ВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљВЌљВёю ВюаВЮўьЋю ьўЉВ░ЕВЮё в│┤ВЮИ ьЎўВъљЖх░ВЌљВёю ьўѕВцЉ CRP вєЇвЈёЖ░ђ ВюаВЮўьЋўЖ▓ї вєњвІцЖ│а в│┤Ж│аьЋўВўђвІц. ВЮ┤ВЎђ Ж░ЎВЮ┤ ВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљВЌљВёю ьўѕВцЉ CRP вєЇвЈёВЎђ Ж┤ђВЃЂвЈЎвДЦ Ж▓йьЎћВЮў ВаЋвЈёВЮў Ж┤ђЖ│ёВЌљ вїђьЋ┤Вёювіћ ВЋёВДЂ вЁ╝въђВЮ┤ ВъѕвІцЖ│а ьЋа Вѕў ВъѕвІц.
в│И ВЌ░ЖхгВЮў вфЕВаЂВЮђ ВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљ Ж░ђВџ┤вЇ░ Ж┤ђВЃЂвЈЎвДЦ ВА░ВўЂВѕаВЮё ВІцВІюьЋўВўђвЇў ьЎўВъљвЊцВЮё вїђВЃЂВю╝вАю ьўѕВцЉ hs-CRP вєЇвЈёВЎђ Ж┤ђВЃЂвЈЎвДЦ Ж▓йьЎћВЮў ВІгЖ░ЂвЈёВЎђВЮў Ж┤ђЖ│ёвЦ╝ ЖхгвфЁьЋўЖ│аВъљ ьЋўвіћ Ж▓ЃВЮ┤вІц.
в│И ВЌ░ЖхгВЮў вїђВЃЂВъљвіћ 2006вЁё 6ВЏћвХђьё░ 2010вЁё 8ВЏћЖ╣їВДђ ВІгьўѕЖ┤ђ Вё╝ьё░ВЌљ вѓ┤ВЏљьЋю ВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљВЌљВёю Ж┤ђВЃЂвЈЎвДЦ ВА░ВўЂВѕаВЮё ВІюьќЅьЋю ьЎўВъљ 460вфЁ Ж░ђВџ┤вЇ░ hs-CRP Ж▓ђВѓгвЦ╝ ьЋўВДђ ВЋіВЮђ 73вфЁЖ│╝ ЖиИ ВЎИ ьЮАВЌ░ваЦ, В┤Ю ВйюваѕВіцьЁївАц, ВцЉВё▒ВДђв░Е Ж▓ђВѓгвЦ╝ ВІюьќЅьЋўВДђ ВЋіВЮђ 10вфЁВЮё ВаюВЎИьЋю 377вфЁ(вѓеВъљ 298вфЁ, ВЌгВъљ 79вфЁ)ВЮё вїђВЃЂВю╝вАю ьЋўВўђвІц.
ВъљвБївіћ 2010вЁё 5ВЏћвХђьё░ 8ВЏћЖ╣їВДђ ВѕўВДЉьЋўВўђвІц. ВІгьўѕЖ┤ђЖ│ё ВДѕьЎўВЮў ВюёьЌўВЮИВъљвЊцЖ│╝ Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░ЕВЌљ вїђьЋю ВъљвБївіћ ВЮўвг┤ ЖИ░вАЮ ВА░ВѓгвЦ╝ ьєхьЋ┤ ВѕўВДЉьЋўВўђвІц. ВА░Вѓгв│ђВѕўвАювіћ Вё▒в│ё, вѓўВЮ┤, ьЮАВЌ░ваЦ, Ж│аьўѕВЋЋ, вІ╣вЄев│Љ, Ж│аВДђьўѕВдЮ, В▓┤ВДѕвЪЅ ВДђВѕў, В┤Ю ВйюваѕВіцьЁївАц, ВцЉВё▒ВДђв░Е, Ж│ав░ђвЈё ВДђвІев░▒ ВйюваѕВіцьЁївАцВЮё ьЈгьЋеьЋўВўђвІц.
вфевЊа вїђВЃЂВъљвіћ ВєЇВўиЖ│╝ Ж▓ђВДёв│хвДї В░ЕВџЕьЋю ВЃЂьЃюВЌљВёю ВІаВъЦЖ│╝ В▓┤ВцЉВЮё ВИАВаЋьЋўВўђВю╝вЕ░ ВІаВъЦВЮђ 0.1 cm, В▓┤ВцЉВЮђ 0.1 kg вІеВюёЖ╣їВДђ ВИАВаЋьЋўВўђвІц. в╣ёвДївЈёвЦ╝ ВИАВаЋьЋўЖИ░ ВюёьЋўВЌг В▓┤ВДѕвЪЅВДђВѕў(body mass index, BMI)вЦ╝ ВЮ┤ВџЕьЋўВўђВю╝вЕ░ ВІаВъЦ(m)ВЮў ВаюЖ│▒Вю╝вАю В▓┤ВцЉ(kg)ВЮё вѓўвѕёВќ┤ Ж│ёВѓ░ьЋўВўђвІц. ьўѕВЋЋ ВИАВаЋВЮђ в│ЉвЈЎВЌљ ВъЁВІцьЋўВЌг 5вХё ВЮ┤ВЃЂ ьјИВЋѕьЋю ВъљВёИвАю ВЋѕВаЋВЮё ВиеьЋўвЈёвАЮ ьЋю ьЏё ВИАВаЋьЋю Ж░њВЮё ВѓгВџЕьЋўВўђвІц. В┤Ю ВйюваѕВіцьЁївАц, ВцЉВё▒ВДђв░Е, Ж│ав░ђвЈё ВДђвІев░▒ ВйюваѕВіцьЁївАцВЮђ TOSHIBA-200FR (Toshiba, Tokyo, Japan)ВЮё ВЮ┤ВџЕьЋўВЌг ВИАВаЋьЋўВўђЖ│а, hs-CRPвіћ Behring nephelometer analyzer II (Dade Behring Inc., Marburg, Germany) ЖИ░ЖИ░вЦ╝ ВЮ┤ВџЕьЋўВЌг ВИАВаЋьЋўВўђвІц. Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░ЕВЮђ ВаЋвЪЅВаЂ Ж┤ђВЃЂвЈЎвДЦ ВА░ВўЂВѕа(quantitative coronary angiography, QCA) ВІюьќЅ ьЏё Centricity AI 1000 (GE Healthcare, Nethelands)ВЮё ВЮ┤ВџЕьЋўВЌг 50% ВЮ┤ВЃЂВЮў ьўЉВ░ЕВЮ┤ Въѕвіћ Ж▓йВџ░ ВюаВЮўьЋю ьўЉВ░ЕВЮ┤ Въѕвіћ Ж▓ЃВю╝вАю вХёВёЮьЋўВўђвІц. Ж┤ђВЃЂвЈЎвДЦ Ж▓йьЎћВЮў ВаЋвЈёвіћ 2Ж░ю ВЮ┤ВЃЂВЮў ьўѕЖ┤ђВЌљ ьўЉВ░ЕВЮ┤ Въѕвіћ Ж▓йВџ░ Ж░ђВъЦ ВІгьЋю ьўЉВ░ЕВЮ┤ Въѕвіћ ьўѕЖ┤ђВЮё ЖИ░ВцђВю╝вАю ьЋўВўђвІц.
в╣ёвДїВЮђ BMI 25 kg/m2 ВЮ┤ВЃЂ, Ж│аВДђьўѕВдЮВЮђ В┤Ю ВйюваѕВіцьЁївАц 240 mg/dL ВЮ┤ВЃЂ, ВцЉВё▒ВДђв░Е 150 mg/dL ВЮ┤ВЃЂВЮИ Ж▓йВџ░ ВЃЂВі╣Жх░Вю╝вАю ВаЋВЮўьЋўВўђЖ│а, Ж│ав░ђвЈё ВДђвІев░▒ ВйюваѕВіцьЁївАцВЮђ 40 mg/dL в»ИвДїВЮИ Ж▓йВџ░ ьЋўЖ░ЋЖх░Вю╝вАю вХёвЦўьЋўВўђвІц. ьўѕВцЉ hs-CRPВЮў ВѕўВ╣ўвіћ в»ИЖхГВІгВъЦьЋЎьџїВЮў ВДђВ╣е[16]ВЌљ вћ░вЮ╝ 3.0 mg/L ВЮ┤ВЃЂВЮИ Ж▓йВџ░вЦ╝ ВЃЂВі╣Жх░Вю╝вАю вХёвЦўьЋўВўђвІц.
Ж┤ђВЃЂвЈЎвДЦ вѓ┤Ж▓йьўЉВ░ЕВЮђ 50% ВЮ┤ВЃЂВЮИ Жх░Ж│╝ ВЮ┤ьЋўВЮИ Жх░Вю╝вАю вХёвЦўьЋўВўђЖ│а, ВИАВаЋв│ђВѕўвЊцВЮў ЖИ░ВѕаьєхЖ│ёвЪЅВЮђ в╣ёВЌ░ВєЇв│ђВѕўВЮ┤вЕ┤ Рђўв╣ѕвЈё(%)РђЎвАю ВаюВІюьЋўВўђВю╝вЕ░, ВЌ░ВєЇ в│ђВѕў(В▓┤ВДѕвЪЅВДђВѕў, В┤Ю ВйюваѕВіцьЁївАц, ВцЉВё▒ВДђв░Е, Ж│ав░ђвЈё ВДђвІев░▒ ВйюваѕВіцьЁївАц)ВЮ┤вЕ┤ РђўьЈЅЖиа┬▒ьЉюВцђьјИВ░еРђЎвАю ВаюВІюьЋўВўђвІц. ьўѕВцЉ hs-CRP ВИАВаЋВ╣ўвіћ ВаЋЖиювХёьЈгвЦ╝ ьЋўВДђ ВЋіВЋўВю╝в»ђвАю ВцЉВЋЎЖ░њ(ВѓгвХёВюёВѕўв▓ћВюё)Вю╝вАю вѓўьЃђвЃѕвІц. ьўЉВ░ЕВюавг┤ВЌљ вћ░вЦИ вїђВЃЂВъљвЊцВЮў ВЮ╝в░ўВаЂ ьі╣Вё▒ВЮђ В╣┤ВЮ┤ВаюЖ│▒ вХёВёЮЖ│╝ Student's t-testвЦ╝ ьєхьЋ┤Вёю в╣ёЖхљьЋўВўђВю╝вЕ░, hs-CRPВЮў Ж▓йВџ░віћ в╣ёвфеВѕўВаЂ в░Ев▓ЋВЮИ Mann-Whitney U Ж▓ђВаЋВЮё ьєхьЋ┤Вёю в╣ёЖхљьЋўВўђвІц.
вІцв│ђвЪЅ вАюВДђВіцьІ▒ ьџїЖиђвХёВёЮВЮё ьєхьЋ┤Вёю ьўѕВцЉ hs-CRP ВѕўВ╣ўВЎђ Ж┤ђВЃЂвЈЎвДЦ Ж▓йьЎћВЮў ВІгЖ░ЂвЈёВЎђВЮў Ж┤ђваеВё▒ВЮё ЖхљВ░ев╣ё(odds ratio, OR)ВЎђ 95% ВІавб░ЖхгЖ░ё(confidence interval, CI)ВЮё ЖхгьЋўВЌг ьЈЅЖ░ђьЋўВўђВю╝вЕ░, в│┤ВаЋв│ђВѕўвАювіћ вІев│ђвЪЅ вХёВёЮВЌљВёю ВюаВЮўВѕўВцђВЮ┤ 0.05 в»ИвДїВю╝вАю ВюаВЮўьЋю В░еВЮ┤вЦ╝ в│┤ВЮИ Вё▒в│ё, вѓўВЮ┤, Ж│аьўѕВЋЋ, вІ╣вЄе, Ж│ав░ђвЈё ВДђвІев░▒ ВйюваѕВіцьЁївАцВЮё ьЈгьЋеьЋўВўђвІц. ВъљвБїВЮў ьєхЖ│ё вХёВёЮВЮђ SPSS version 13.0 for Windows (SPSS, Chicago, IL, USA)вЦ╝ ВЮ┤ВџЕьЋўВўђЖ│а, вфевЊа ВюаВЮўВё▒ Ж▓ђВаЋВЮђ p < 0.05ВЌљВёю ВІцВІюьЋўВўђвІц.
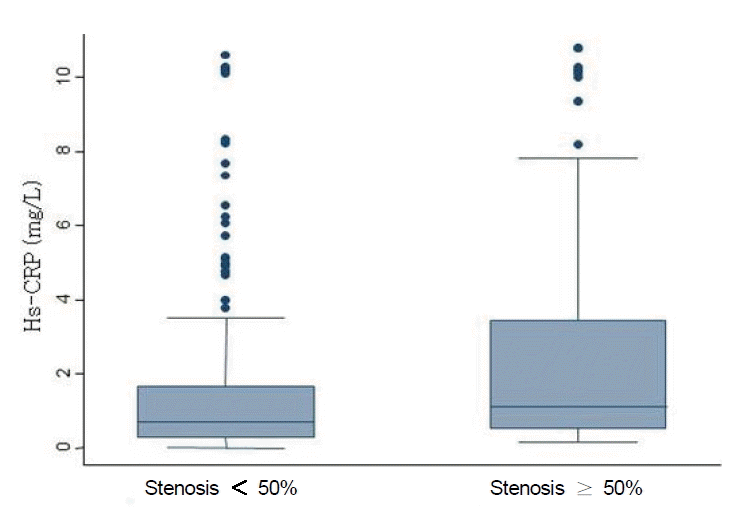
ВА░ВѓгвїђВЃЂВъљвіћ ВаёВ▓┤ 377вфЁВю╝вАю Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░ЕВЮ┤ 50% ВЮ┤ВЃЂВЮИ ЖиИвБ╣ВЌљВёю вѓеВё▒ВЮ┤ ВюаВЮўьЋўЖ▓ї вДјВЋўЖ│а(p = 0.005), 65ВёИ ВЮ┤ВЃЂВЮў ВЌ░ва╣ВЮ┤ ВюаВЮўьЋўЖ▓ї вДјВЋўВю╝вЕ░(p = 0.001), ьўѕВЋЋ, вІ╣вЄев│Љ ьЎўВъљЖ░ђ ВюаВЮўьЋўЖ▓ї вДјВЋўвІц(p = 0.046, p = 0.011). Ж│ав░ђвЈё ВДђвІев░▒ ВйюваѕВіцьЁївАцВЮђ Ж▓йЖ│ёВѕўВцђВЮў ВюаВЮўВё▒ВЮё в│┤ВўђЖ│а(p = 0.05), ьЮАВЌ░ВЌгвХђ, Ж│аВДђьўѕВдЮВЌгвХђВЎђ В▓┤ВДѕвЪЅ ВДђВѕўвіћ вЉљ Жх░ВЌљВёю ВюаВЮўьЋю В░еВЮ┤Ж░ђ ВЌєВЌѕВю╝вЕ░, В┤Ю ВйюваѕВіцьЁївАц, ВцЉВё▒ВДђв░Е вўљьЋю ВюаВЮўьЋю В░еВЮ┤вЦ╝ в│┤ВЮ┤ВДђ ВЋіВЋўвІц(Table 1). Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░ЕВЮ┤ 50% ВЮ┤ВЃЂВЮИ Жх░ВЌљВёю ьўѕВцЉ hs-CRPВЮў ВцЉВЋЎЖ░њВЮђ 1.11 mg/LвАюВёю ьўЉВ░ЕВЮ┤ 50% ВЮ┤ьЋўВЮИ Жх░ВЮў 0.70 mg/Lв│┤вІц ВюаВЮўьЋўЖ▓ї вєњВЋўвІц(Table 1, Fig. 1).
вІев│ђвЪЅ вАюВДђВіцьІ▒ ьџїЖиђвХёВёЮ Ж▓░Ж│╝ вѓеВё▒ВЌљВёю ВЌгВё▒ВЌљ в╣ёьЋ┤ Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░ЕВЮў ВюёьЌўвЈёЖ░ђ вєњВЋўВю╝вЕ░ 65ВёИ ВЮ┤ВЃЂВЮў вѓўВЮ┤, Ж│аьўѕВЋЋ, вІ╣вЄев│Љ, вѓ«ВЮђ Ж│ав░ђвЈё ВДђвІев░▒ ВйюваѕВіцьЁївАц, вєњВЮђ hs-CRPВЮў ВюёьЌўвЈёЖ░ђ вєњЖ▓ї вѓўьЃђвѓгвІц.
вІцв│ђвЪЅ вХёВёЮЖ▓░Ж│╝ВЌљВёю вѓеВё▒, 65ВёИ ВЮ┤ВЃЂВЮў вѓўВЮ┤, вєњВЮђ hs-CRP, вІ╣вЄев│ЉВЮђ Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░ЕВЮў ВюёьЌўвЈёЖ░ђ вІев│ђвЪЅ вХёВёЮЖ│╝ Ж░ЎВЮ┤ ВюаВЮўьЋўЖ▓ї вєњЖ▓ї вѓўьЃђвѓгВю╝вѓў Ж│аьўѕВЋЋ, вѓ«ВЮђ Ж│ав░ђвЈё ВДђвІев░▒ ВйюваѕВіцьЁївАцВЮў ВюёьЌўвЈёвіћ ВюаВЮўьЋўВДђ ВЋіВЋўвІц.
ьўѕВцЉ hs-CRPЖ░ђ 3.0 mg/L ВЮ┤ВЃЂВю╝вАю вєњВЮђ Жх░ВЌљВёю вѓ«ВЮђ Жх░ВЌљ в╣ёьЋ┤ Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░ЕВЌљ вїђьЋю ЖхљВ░ев╣ёЖ░ђ 2.28 (95% CI = 1.38-3.75)вАю вєњВЋўВю╝вЕ░, Вё▒в│ё, вѓўВЮ┤, Ж│аьўѕВЋЋ, вІ╣вЄев│Љ, Ж│ав░ђвЈё ВДђвІев░▒ ВйюваѕВіцьЁївАцВЮё в│┤ВаЋьЋю ВЮ┤ьЏёВЌљ ЖхљВ░ев╣ёЖ░ђ 1.95 (95% CI = 1.16-3.30)Вю╝вАюВёю ВюаВЮўьЋю Ж┤ђваеВё▒ВЮё в│┤ВўђвІц(Table 2).
в│И ВЌ░Жхгвіћ ьўѕВцЉ hs-CRP вєЇвЈёВЎђ Ж┤ђВЃЂвЈЎвДЦ Ж▓йьЎћВЮў ВІгЖ░ЂвЈёВЎђВЮў Ж┤ђЖ│ёвЦ╝ ВЋїВЋёв│┤ЖИ░ ВюёьЋўВЌг ВІгьўѕЖ┤ђ Вё╝ьё░ВЌљ вѓ┤ВЏљьЋю ВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљВЌљВёю Ж┤ђВЃЂвЈЎвДЦ ВА░ВўЂВѕаВЮё ВІюьќЅьЋю ьЎўВъљвЦ╝ вїђВЃЂВю╝вАю ВІцВІюьЋўВўђВю╝вЕ░, ВЌ░ЖхгЖ▓░Ж│╝ ВІгьўѕЖ┤ђЖ│ё ВДѕьЎўВЮў ВюёьЌўВџћВЮИвЊцВЮё в│┤ВаЋьЋю ьЏё ьўѕВцЉ hs-CRPЖ░ђ 3.0 mg/L ВЮ┤ВЃЂВю╝вАю вєњВЮђ ьЎўВъљВЌљВёю вѓ«ВЮђ ьЎўВъљВЌљ в╣ёьЋўВЌг Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░Е ВюёьЌўВЮ┤ вЇћ ВІгьЋўВўђвІц.
Avanzas вЊ▒[15]ВЮў ВЌ░ЖхгВЌљВёю 121вфЁВЮў ВюаВЮўьЋю Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░ЕВЮё в│┤ВЮИ ВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљВЎђ 29вфЁВЮў ВаЋВЃЂ Ж┤ђВЃЂвЈЎвДЦ ВєїЖ▓гВЮё в│┤ВЮИ ьЎўВъљВЮў ьўѕВцЉ CRP вєЇвЈёвЦ╝ в╣ёЖхљьЋю Ж▓░Ж│╝ ьўЉВ░ЕВЮё в│┤ВўђвЇў ВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљВЮў ьўѕВцЉ CRP вєЇвЈёЖ░ђ 2.15 mg/dLвАю ВаЋВЃЂ ВєїЖ▓гВЮё в│┤ВўђвЇў ьЎўВъљВЮў 0.39 mg/dLВЌљ в╣ёьЋ┤ ВюаВЮўьЋўЖ▓ї вєњВЋўвІцЖ│а в│┤Ж│аьЋўВўђвІц. Zebrack вЊ▒[17]ВЮђ ЖИЅВё▒ ВІгЖи╝Ж▓йВЃЅВдЮ ьЎўВъљвЦ╝ ВаюВЎИьЋю 2,554вфЁВЮў ьЎўВъљвЦ╝ вїђВЃЂВю╝вАю ьЋю ВЌ░ЖхгВЌљВёю 1,848вфЁВЮў Ж┤ђВЃЂвЈЎвДЦ ВДѕьЎўВЮё Ж░ђВДё ьЎўВъљ ВцЉ ВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљВЌљВёю ьўѕВцЉ CRPВЮў вєЇвЈёВЎђ Ж┤ђВЃЂвЈЎвДЦ ВДѕьЎўВЮў ВцЉВдЮвЈё/в▓ћВюёЖ░ђ ВЌ░Ж┤ђВё▒ВЮ┤ ВъѕВЮїВЮё в│┤Ж│аьЋўВЌг в│И ВЌ░ЖхгЖ▓░Ж│╝ВЎђ ВЮ╝В╣ўьЋўвіћ ВєїЖ▓гВЮё в│┤ВўђвІц. ВдЅ, в│И ВЌ░ЖхгВЌљВёювіћ ьўѕВцЉ hs-CRPВЮў ВЃЂВі╣Ж│╝ Ж┤ђВЃЂвЈЎвДЦ Ж▓йьЎћВЮў ВІгЖ░ЂвЈё ВѓгВЮ┤ВЌљ ВЮўв»И Въѕвіћ ВЌ░Ж┤ђВё▒ВЮ┤ ВъѕВЌѕЖ│а, ВЮ┤Ж▓ЃВЮ┤ ВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљВЌљВёю ВЃЂВі╣ьЋю ьўѕВцЉ hs-CRP вєЇвЈёЖ░ђ Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░ЕВЮў ВцЉВдЮвЈёвЦ╝ ВўѕВИАьЋа Вѕў Въѕвіћ ВбІВЮђ ВДђьЉюЖ░ђ вља Вѕў ВъѕВЮїВЮё вѓўьЃђвЃѕвІцЖ│а ьЋа Вѕў ВъѕвІц.
ЖиИвЪгвѓў Kim [18]ВЮў ВЌ░ЖхгВЌљВёю CRPВЎђ ВЌ╝ВдЮв░ўВЮЉВЮё в░ўВўЂьЋўвіћ вўљ вІцвЦИ ВДђьЉюВЮИ ВаЂьўѕЖхг В╣еЖ░ЋВєЇвЈё(erythrocyte sedimentation rate, ESR)ВЮў ВдЮЖ░ђвіћ вХѕВЋѕВаЋьўЋ ьўЉВІгВдЮВЮ┤вѓў ЖИЅВё▒ ВІгЖи╝Ж▓йВЃЅВдЮЖ│╝ Ж░ЎВЮђ ЖИЅВё▒Ж┤ђВЃЂвЈЎвДЦ ВдЮьЏёЖх░ВЌљВёю Ж┤ђВ░░вљўВЌѕЖ│а, ВЋѕВаЋьўЋ ьўЉВІгВдЮВЌљВёювіћ ВаЋВЃЂ вїђВА░Жх░Ж│╝ В░еВЮ┤вЦ╝ в│┤ВЮ┤ВДђ ВЋіВЋўвІц. ВЮ┤вЪгьЋю Ж▓░Ж│╝віћ Liuzzo вЊ▒[19]ВЮ┤вѓў Anderson вЊ▒[20]ВЮў ВЌ░Жхг Ж▓░Ж│╝ВЌљВёювЈё Ж┤ђВ░░вљўвіћвЇ░ ВЮ┤вЦ╝ ьєхьЋ┤ ЖиИвЊцВЮђ ВЌ╝ВдЮ в░ўВЮЉВЮ┤ вДїВё▒ вЈЎвДЦЖ▓йьЎћВЮў Ж░юВІюВЌљ Ж┤ђваевљювІцвіћ Ж▓Ѓв│┤вІцвіћ вЈЎвДЦЖ▓йьЎћв░ўВЮў ьїїВЌ┤Ж│╝ ВЌ░Ж┤ђвљю ЖИЅВё▒ Ж┤ђВЃЂвЈЎвДЦ ВдЮьЏёЖх░ВЮў в│ЉВЮИВЌљ Ж┤ђВЌгьЋа Ж▓ЃВЮ┤вЮ╝Ж│а ВаюВЋѕьЋўВўђвІц.
ВБйВЃЂЖ▓йьЎћвіћ Ж┤ђВЃЂвЈЎвДЦ ВДѕьЎўВЮў ВцЉВџћьЋю ВЏљВЮИВЮ┤вЕ░, ВБйВЃЂЖ▓йьЎћВЮў ВДёьќЅЖ│╝ ВБйВЃЂв░ўВЮў ьїїВЌ┤ ЖИ░ВаёВю╝вАю ВЌ╝ВдЮВЮ┤ ВцЉВџћьЋю ВЌГьЋаВЮё ьЋювІцвіћ ВѕўвЁёЖ░ёВЮў ВЌ░Жхгв│┤Ж│аЖ░ђ ВъѕВЌѕвІц[19,21]. вЈЎвДЦЖ▓йьЎћВЮў ВДёьќЅЖ│╝ Ж┤ђваевљю ВЌ╝ВдЮьЉюВДђВъљВЌљ вїђьЋю ВЌ░Жхгвіћ ВБ╝вАю hsCRP, ВюхьЋ┤Вё▒ ВёИьЈгвХђВ░ЕвХёВъљ(soluble adhesion molecules, sICAM-1; soluble InterCellular Adhesion Molecule-1, sVCAM-1, P & E-selectin вЊ▒)ВЎђ В╝ђвфеВ╣┤ВЮИ(MCP-1, sCD40L, IL-6 [Interleukin-6], IL-8 [Interleukin-8]) вЊ▒Вю╝вАю ВЮ┤вЊцВЮ┤ Ж░ЂЖ░Ђ вЈЁвдйВаЂВЮИ ВюёьЌўВЮИВъљвАю в│┤Ж│ављю в░ћ ВъѕвІц[22]. ВЌ╝ВдЮв░ўВЮЉВЮё вѓўьЃђвѓ┤віћ ВДђьЉювЊц Ж░ђВџ┤вЇ░ ВІгьўѕЖ┤ђ ВДѕьЎўЖ│╝ Ж░ђВъЦ ВЃЂЖ┤ђЖ┤ђЖ│ёЖ░ђ вєњВЮђ ВДђьЉювіћ CRPвАю ВЋївацВаИ ВъѕвіћвЇ░[23], CRP ВѕўВ╣ўВЎђ вЈЎвДЦЖ▓йьЎћ вЊ▒ВЮў Ж┤ђЖ│ёвіћ вІцВЮїЖ│╝ Ж░ЎВЮ┤ ВёцвфЁвља Вѕў ВъѕвІц. ВЌ╝ВдЮв░ўВЮЉВЮђ ВБйВЃЂЖ▓йьЎћьїљВЮё вХѕВЋѕВаЋьЋўЖ▓ї вДївЊцЖ│а, ьўѕВаёВЮў ВЃЮВё▒ВЮё В┤ЅВДёьЋеВю╝вАюВЇе Ж┤ђВЃЂвЈЎвДЦ ВДѕьЎўВЮё ВЮ╝Вю╝ьѓцвіћвЇ░[12,24], CRPвіћ ВЮ┤вЪгьЋю ВЌ╝ВдЮв░ўВЮЉВЮё в░ўВўЂьЋ┤ ВБ╝віћ вІеВѕюьЋю ВДђьЉюВЮ╝ ВѕўвЈё ВъѕвІц. ьЋўВДђвДї CRPЖ░ђ ВБйВЃЂЖ▓йьЎћВЮў ВДёьќЅВЌљ ВДЂВаЉВаЂВЮИ ВўЂьќЦВЮё вЂ╝В╣ювІцвіћ ВЌ░Жхг Ж▓░Ж│╝вЊцВЮё Вѓ┤ьј┤в│┤вЕ┤, Pasceri вЊ▒[25]ВЮђ CRPЖ░ђ E-selectinв┐љ ВЋёвІѕвЮ╝ ВёИьЈг Ж░ё вХђВ░ЕВЮИВъљ(intercellular adhesive molecule, ICAM-1)ВЎђ ьўѕЖ┤ђВёИьЈг вХђВ░ЕВЮИВъљ(vascular cell adhesive molecule, VCAM-1)ВЮў в░юьўёВЮё ВдЮЖ░ђВІюьѓцвіћ вЊ▒ вѓ┤ьћ╝ВёИьЈгВЌљ ВДЂВаЉВаЂВЮИ ВўЂьќЦВЮё в»ИВ╣ювІцЖ│а ьЋўВўђЖ│а, ВЮ┤ВЎИВЌљвЈё CRPЖ░ђ вІеьЋхЖхгВЮў ВА░ВДЂВЮИВъљ в░юьўёВЮё ВдЮЖ░ђВІюьѓцЖ│а в│┤В▓┤вЦ╝ ьЎюВё▒ьЎћВІюьѓ┤Вю╝вАюВЇе ВЌ╝ВдЮв░ўВЮЉВЮё ВДёьќЅВІюьѓцвЕ░ ьўѕВаёВЮё Вюав░юьЋювІцвіћ в│┤Ж│авЈё ВъѕВЌѕвІц[26]. ВдЅ, CRP ВъљВ▓┤Ж░ђ ьўѕЖ┤ђ в▓йВЌљВёю ВБйВЃЂЖ▓йьЎћВдЮВЮў ВДёьќЅВЌљ ВцЉВџћьЋю ВЮИВъљвАюВёю ВЌГьЋаВЮё ьЋювІцвіћ Ж▓ЃВЮ┤вІц. ьЋўВДђвДї, ВЌ╝ВдЮв░ўВЮЉВЮ┤вѓў CRPЖ░ђ Ж┤ђВЃЂвЈЎвДЦ ВДѕьЎўВЌљ ВъѕВќ┤Вёю ВДЂВаЉВаЂВЮИ ВўЂьќЦВЮё в»ИВ╣ўВДђ вф╗ьЋўвЕ░, CRPВЮў ВЃЂВі╣ВЮђ вІеВДђ в╣ё ьі╣ВЮ┤ВаЂВЮИ ьўёВЃЂВЮ┤вЮ╝віћ ВБ╝ВъЦвЊцвЈё ВаюЖИ░вљўЖ│а ВъѕвІц[27].
вЈЎвДЦЖ▓йьЎћВдЮВЮў в░юВЃЮВЌљ ВъѕВќ┤ вІ╣вЄев│ЉВЮђ ВцЉВџћьЋю в│ЉВЮИВю╝вАю ВъЉВџЕьЋўвЕ░, вІ╣вЄев│Љ ьЎўВъљВЮў Ж▓йВџ░ Ж┤ђВЃЂвЈЎвДЦ ВЮ┤ВЎИВЌљ вїђвЄївЈЎвДЦ вЊ▒ вІцвЦИ ВцЉВџћьЋю ьўѕЖ┤ђвХёВДђВЌљвЈё вЈЎвДЦЖ▓йьЎћВдЮВЮ┤ Въѕвіћ ьЎЋвЦаВЮ┤ вєњвІц[28]. вўљьЋю вІ╣вЄев│Љ ьЎўВъљВЮў Ж▓йВџ░ ЖиИваЄВДђ ВЋіВЮђ Ж▓йВџ░ВЌљ в╣ёьЋ┤ Ж┤ђВЃЂвЈЎвДЦ ВА░ВўЂВѕаВЌљВёю вІцьўѕЖ┤ђ ВДѕьЎўВЮ┤вѓў в│хВъА в│Љв│ђ, Ж┤ђВЃЂвЈЎвДЦ ВЎёВаё ьЈљВЄё вЊ▒ВЮў Ж░ђвіЦВё▒ВЮ┤ вєњвІцЖ│а ьЋўВўђвІц[29]. в│И ВЌ░ЖхгВЌљВёювЈё вІ╣вЄев│ЉВЮ┤ Въѕвіћ ьЎўВъљВЮў Ж▓йВџ░ ЖиИваЄВДђ ВЋіВЮђ ьЎўВъљВЌљ в╣ёьЋўВЌг Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░ЕВЮў ВюёьЌўвЈёЖ░ђ вєњВЋўвІц.
в│И ВЌ░ЖхгВЌљвіћ вфЄ Ж░ђВДђ ВаюьЋюВаљВЮё Ж░ђВДђЖ│а ВъѕвІц. В▓ФВДИ, в│И ВЌ░Жхгвіћ вІевЕ┤ВЌ░ЖхгвАюВёю ьўѕВцЉ hs-CRP вєЇвЈёВЎђ Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░Е ВѓгВЮ┤ВЌљ ВюаВЮўьЋю Ж┤ђваеВё▒ВЮђ в│┤ВЌгВБ╝Ж│а ВъѕВю╝вѓў Ж┤ђваеВё▒ВЮё ВЮИЖ│╝Ж┤ђЖ│ёвАю ьЋ┤ВёЮьЋа вЋївіћ ВБ╝ВЮўвЦ╝ ьЋёВџћвАю ьЋювІц. вЉўВДИ, в│И ВЌ░ЖхгВЌљВёю Ж┤ђВЃЂвЈЎвДЦВЮў ьўЉВ░Е ВаЋвЈёвЦ╝ ВЋїВЋёв│┤ЖИ░ ВюёьЋ┤ ВѓгВџЕьЋю Ж┤ђВЃЂвЈЎвДЦ ВА░ВўЂВѕаВЮђ Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░Е вХђВюёВЮў ВДЂЖ▓йьўЉВ░Е(%)вДїВЮё вѓўьЃђвЃёВю╝вАю Ж┤ђВЃЂвЈЎвДЦ в▓йЖ│╝ вЈЎвДЦЖ▓йьЎћв░ўВЮё в│┤вІц ВъЁВ▓┤ВаЂВю╝вАю Ж┤ђВ░░ьЋўВДђ вф╗ьЋўВўђвІц. ЖиИвЪгв»ђвАю ьќЦьЏё Ж┤ђВЃЂвЈЎвДЦ Ж▓йьЎћВЮў ВІгЖ░ЂвЈёвЦ╝ ьЈЅЖ░ђьЋўЖИ░ ВюёьЋю ьўѕЖ┤ђ вѓ┤ В┤ѕВЮїьїївѓў ьўѕЖ┤ђЖ▓йЖ│╝ Ж░ЎВЮђ ЖИ░ЖхгвЦ╝ ВѓгВџЕьЋўВЌг в│┤вІц ВёИв░ђьЋю ВЌ░ЖхгЖ░ђ ьЋёВџћьЋа Ж▓ЃВю╝вАю ВЃЮЖ░ЂвљювІц. ВЁІВДИ, в│И ВЌ░ЖхгВЌљВёювіћ ВЌ╝ВдЮВДђьЉювАю ьўѕВцЉ hs-CRP вєЇвЈёвДїВЮё вїђВЃЂВю╝вАю ьЋўВўђвіћвЇ░ ьўѕВцЉ hs-CRP вєЇвЈёвіћ ВаёВІаВё▒ ВЌ╝ВдЮв░ўВЮЉВЮё вѓўьЃђвѓ┤віћ в╣ё ьі╣ВЮ┤ВаЂВЮИ ВЌ╝ВдЮВДђьЉювАюВёю Ж┤ђВЃЂвЈЎвДЦ вѓ┤ВЌљВёю ВЃЮВё▒вљўвіћ ВЌгвЪг Ж░ђВДђ ВЌ╝ВдЮВДђьЉювЊцВЮё ьЋеЖ╗ў ВИАВаЋьЋўВЌг вХёВёЮьЋювІцвЕ┤ в│┤вІц ВаЋьЎЋьЋю Ж▓░Ж│╝вЦ╝ Вќ╗ВЮё Вѕў ВъѕВЮё Ж▓ЃВю╝вАю ВЃЮЖ░ЂвљювІц. вёиВДИ, в│И ВЌ░ЖхгВЌљВёювіћ ВъЁВЏљ Ваё в░Ј ВъЁВЏљ ВцЉ ьўѕВцЉ hs-CRPВЮў вєЇвЈёВЌљ ВўЂьќЦВЮё в»ИВ╣а Вѕў Въѕвіћ в░ћВЮ┤вЪгВіцВё▒ ВДѕьЎў, вДїВё▒ ьЈљВДѕьЎў, Ж┤ђВаѕВЌ╝ вЊ▒ВЮў вІцВќЉьЋю вДїВё▒ВаЂВЮИ ВЌ╝ВдЮВЃЂьЃювіћ Ж│авацьЋўВДђ вф╗ьЋўВўђвІц. вДѕВДђвДЅВю╝вАю в│И ВЌ░ЖхгВЌљВёювіћ ьўѕВцЉ hs-CRP вєЇвЈёВЌљ ВўЂьќЦВЮё Вцё Вѕў Въѕвіћ ВЋёВіцьћ╝вд░ВЮ┤вѓў ВіцьЃђьІ┤ Ж│ёВЌ┤ВЮў ВЋйвг╝ в│хВџЕ ВЌгвХђВЌљ вїђьЋю ВА░ВѓгЖ░ђ ьЈгьЋевљўВДђ ВЋіВЋёВёю Ж▓ђВѓгьЋю ьўѕВцЉ hs-CRPВЮў вєЇвЈёЖ░ђ вїђьЉюВё▒ВЮ┤ вќеВќ┤ВДёвІцвіћ ВаљВЮё вЊц Вѕў ВъѕЖ▓авІц.
ВЋѕВаЋьўЋ ьўЉВІгВдЮ ьЎўВъљВЌљВёю вєњВЮђ ьўѕВцЉ hs-CRP вєЇвЈёвіћ 50% ВЮ┤ВЃЂВЮў Ж┤ђВЃЂвЈЎвДЦ ьўЉВ░ЕЖ│╝ ВюаВЮўьЋю Ж┤ђваеВё▒ВЮё в│┤ВўђвІц. ЖиИвЪгвѓў ВЮ┤вЪгьЋю Ж┤ђваеВё▒ВЮё ВёцвфЁьЋўЖИ░ ВюёьЋ┤Вёювіћ Вбђ вЇћ ВъљВёИьъѕ ьЈЅЖ░ђвљю Ж┤ђВЃЂвЈЎвДЦ Ж▓йьЎћВЮў ВІгЖ░ЂвЈёВЎђ ьўѕВцЉ hs-CRP вєЇвЈёВЮў ВЃЂЖ┤ђЖ┤ђЖ│ёВЌљ вїђьЋю ВаёьќЦВаЂВЮИ ВЌ░ЖхгЖ░ђ вЇћ ВЮ┤вБеВќ┤ВаИВЋ╝ ьЋа Ж▓ЃВЮ┤вІц.
REFERENCES
2. Libby P, Ridker PM. Novel inflammatory markers of coronary risk: theory versus practice. Circulation 1999;100:1148РђЊ1150.


3. Ross R. The pathogenesis of atherosclerosis: a perspective for the 1990s. Nature 1993;362:801РђЊ809.


4. Jaye DL, Waites KB. Clinical applications of C-reactive protein in pediatrics. Pediatr Infect Dis J 1997;16:735РђЊ746.


5. Haverkate F, Thompson SG, Pyke SD, Gallimore JR, Pepys MB. Production of C-reactive protein and risk of coronary eventsin stable and unstable angina: European Concerted Action on Thrombosis and Disabilities Angina Pectoris Study Group. Lancet 1997;349:462РђЊ466.


6. Tracy RP, Lemaitre RN, Psaty BM, et al. Relationship of C-reactive protein to risk of cardiovascular disease in the elderly: results from the Cardiovascular Health Study and the Rural Health Promotion Project. Arterioscler Thromb Vasc Biol 1997;17:1121РђЊ1127.


7. Koenig W, Sund M, Fr├Хhlich M, et al. C-Reactiveprotein, a sensitive marker of inflammation, predicts future risk of coronary heart disease in initially healthy middle-aged men: results from the MONICA (Monitoring Trends and Determinants in Cardiovascular Disease) Augsburg Cohort Study, 1984 to 1992. Circulation 1999;99:237РђЊ242.

8. Rohde LE, Hennekens CH, Ridker PM. Survey of C-reactive protein and cardiovascular risk factors in apparently healthy men. Am J Cardiol 1999;84:1018РђЊ1022.


9. Ridker PM. High-sensitivity C-reactive protein: potential adjunct for global risk assessment in the primary prevention of cardiovascular disease. Circulation 2001;103:1813РђЊ1818.


10. Thompson SG, Kienast J, Pyke SD, Haverkate F, van de Loo JC. Hemostatic factors and the risk of myocardial infarction or sudden death in patients with angina pectoris: European Concerted Action on Thrombosis and Disabilities Angina Pectoris Study Group. N Engl J Med 1995;332:635РђЊ641.


13. Hur SH. Lesion characteristics in patients with acute coronary syndrome: a comparison with lesion in patients with stable angina by intravascular ultrasound. Korean Circ J 2004;34:548РђЊ557.

14. Hangartner JR, Charleston AJ, Davies MJ, Thomas AC. Morphological characteristics of clinically significant coronary artery stenosis in stable angina. Br Heart J 1986;56:501РђЊ508.



15. Avanzas P, Arroyo-Espliguero R, Cos├Гn-Sales J, Quiles J, Zouridakis E, Kaski JC. Multiple complex stenoses, high neutrophil count and C-reactive protein levels in patients with chronic stable angina. Atherosclerosis 2004;175:151РђЊ157.


16. Pearson TA, Mensah GA, Alexander RW, et al. Markers of inflammation and cardiovascular disease: application to clinical and public health practice: a statement for healthcare professionals from the Centers for Disease Control and Prevention and the American Heart Association. Circulation 2003;107:499РђЊ511.


17. Zebrack JS, Muhlestein JB, Horne BD, Anderson JL; Intermountain Heart Collaboration Study Group. C-reactive protein and angiographic coronary artery disease: independent and additive predictors of risk in subjects with angina. J Am Coll Cardiol 2002;39:632РђЊ637.


18. Kim KH. The role of chronic infection and inflammation in Korean patients with Coronary Artery Disease. Korean Circ J 2000;30:1107РђЊ1116.

19. Liuzzo G, Biasucci LM, Gallimore JR, et al. The prognostic value of C-reactive protein and serum amyloid a protein in severe unstable angina. N Engl J Med 1994;331:417РђЊ424.


20. Anderson JL, Carlquist JF, Muhlestein JB, Horne BD, Elmer SP. Evaluation of C-reactive protein, an inflammatory marker, and infectious serology as risk factors for coronary artery disease and myocardial infarction. J Am Coll Cardiol 1998;32:35РђЊ41.


21. Uccella R, Donnini P, Franzetti I, Gaiazzi M. Serum lipid pattern as severity indicator of angiographically assessed coronary artery disease. Artery 1993;20:346РђЊ360.

22. Bae JH, Park JS, Hong GR, Shin DG, Kim YJ, Shim BS. Correlation between inflammatory markers and the progression of atherosclerosis in patients with coronary artery disease. Korean J Med 2008;74:51РђЊ58.
23. Koo BK, Choi DH, Kyung HD, et al. Role of inflammation in stable angina patients without hypercholesterolemia. Korean Circ J 2001;31:620РђЊ624.

24. Libby P, Ridker PM, Maseri A. Inflammation and atherosclerosis. Circulation 2002;105:1135РђЊ1143.


25. Pasceri V, Willerson JT, Yeh ET. Direct proinflammatory effect of C-reactive protein on human endothelial cells. Circulation 2000;102:2165РђЊ2168.


26. Cermak J, Key NS, Bach RR, Balla J, Jacob HS, Vercellotti GM. C-reactive protein induces human peripheral blood monocytes to synthesize tissue factor. Blood 1993;82:513РђЊ520.


27. Mendall MA, Strachan DP, Butland BK, et al. C-reactive protein: relation to total mortality, cardiovascular mortality and cardiovascular risk factors in men. Eur Heart J 2000;21:1584РђЊ1590.


Distribution of high sensitive C-reactive protein (hs-CRP) by coronary stenosis status. Boxes extend from the 25th to 75th percentiles and are divided by a solid line representing the median of each group. Whiskers extend from the 5th to 95th percentiles. Each outlier is denoted by a dot. The difference in the median hs-CRP level between stenosis < 50% (0.70 mg/L) and stenosis РЅЦ 50% (1.11 mg/L) is statistically significant (p-value < 0.001, Mann-Whitney U-test).
Figure┬а1.
Table┬а1.
Baseline characteristics of the study subjects
| Characteristics | Stenosis < 50% (n = 205) | Stenosis РЅЦ 50% (n = 172) | p-valuea |
|---|---|---|---|
| Men | 151 (73.7) | 147 (85.5) | 0.005 |
| Age (yr) | 61.7 ┬▒ 9.1 | 64.9 ┬▒ 7.4 | < 0.001 |
| Age РЅЦ 65 (yr) | 61 (29.8) | 79 (45.9) | 0.001 |
| Current smoker | 42 (20.5) | 48 (27.9) | 0.092 |
| Hypertension | 133 (64.9) | 128 (74.4) | 0.046 |
| Diabetes mellitus | 45 (22.0) | 58 (33.7) | 0.011 |
| Dyslipidemia | 39 (19.0) | 41 (23.8) | 0.255 |
| BMI (kg/m2) | 24.6 ┬▒ 3.0 | 24.2 ┬▒ 3.0 | 0.204 |
| Total cholesterol (mg/dL) | 174.9 ┬▒ 38.8 | 174.9 ┬▒ 45.7 | 0.996 |
| Triglyceride (mg/dL) | 162.8 ┬▒ 90.2 | 160.8 ┬▒ 97.8 | 0.836 |
| HDL cholesterol (mg/dL) | 44.8 ┬▒ 10.5 | 42.7 ┬▒ 10.4 | 0.05 |
| hs-CRP (mg/L)b | 0.70 (0.3-1.66) | 1.11 (0.52-3.41) | < 0.001 |
Table┬а2.
The relationship between cardiovascular risk factors and the severity of coronary atherosclerosis as determined by a multiple logistic regression model
-
METRICS

-
- 1 Crossref
- 0 Scopus
- 9,911 View
- 136 Download



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print