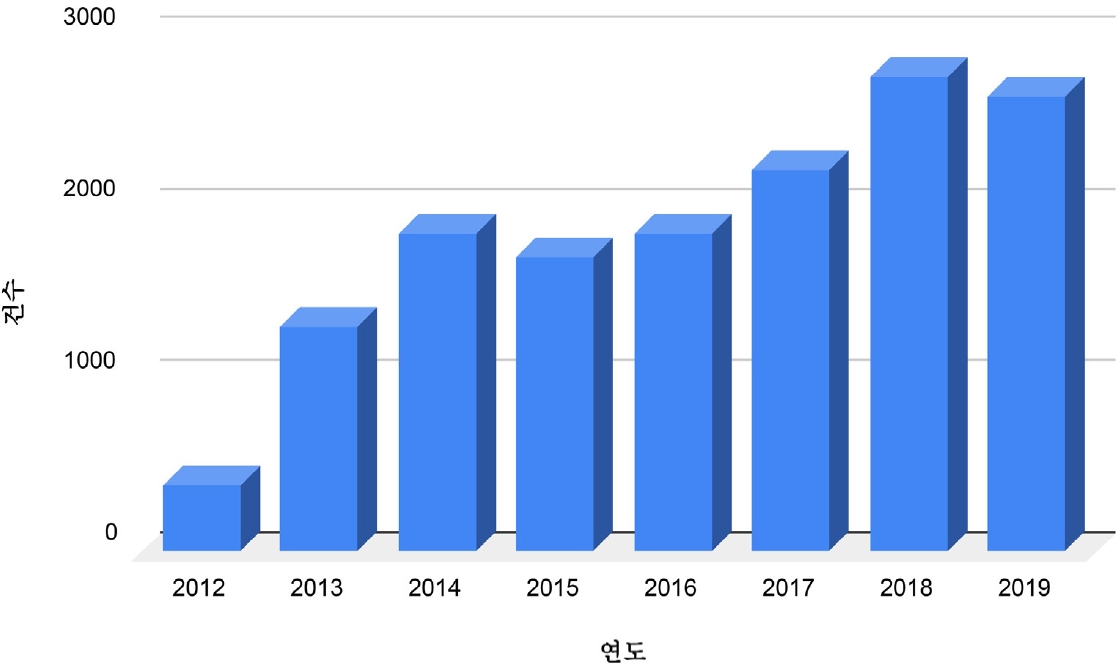
ĒĢ£ĻĄŁņØśļŻīļČäņ¤üņĪ░ņĀĢņżæņ×¼ņøÉņŚÉ ļö░ļź┤ļ®┤ ņØśļŻīņé¼Ļ│Ā ļČäņ¤ü Ļ▒┤ņłśļŖö 2012ļģä 385Ļ▒┤ņŚÉņä£ ĒĢ┤ļ¦łļŗż ņ”ØĻ░ĆĒĢśņŚ¼ 2019ļģä 2,647Ļ▒┤ņ£╝ļĪ£ ņ¦Ćļé£ 8ļģä ļÅÖņĢł ņĢĮ 7ļ░░ ņ”ØĻ░ĆĒĢśņśĆļŗż(Fig. 1). ĻĄŁļé┤ ņØśļŻīļČäņ¤üņØ┤ ņ”ØĻ░ĆĒĢśļŖö ņøÉņØĖņ£╝ļĪ£ ņ¦äļŻī ĻĖ░ĒÜī ĒÖĢļīĆņŚÉ ļö░ļźĖ ņØśļŻīĒ¢ēņ£ä ņĀłļīĆļ¤ēņØś ņ”ØĻ░Ć, ļåÆņØĆ ņØśļŻīņä£ļ╣äņŖż ņĀæĻĘ╝ņä▒ņ£╝ļĪ£ ņØĖĒĢ£ ņØśņé¼-ĒÖśņ×É Ļ┤ĆĻ│äņØś ņłśĒÅēĒÖö, ņØśņé¼-ĒÖśņ×É Ļ░ä ņŗĀļó░ ņāüņŗż, ņØśļŻīĒ¢ēņ£ä ļ│Ėņ¦łņŚÉ ļīĆĒĢ£ ļ¬░ņØ┤ĒĢ┤ ļĢīļ¼ĖņŚÉ ņĢģĻ▓░Ļ│╝ņŚÉ ļīĆĒĢ£ ņ▒ģņ×äņØä ņĀäĻ░ĆĒĢśļŖö ĒÖśņ×É ņä▒Ē¢ź, ņØśļŻīņØĖņØś ņØśļŻīļ▓Ģļ”¼ņŚÉ ļīĆĒĢ£ ņØ┤ĒĢ┤ ļČĆņĪ▒, ņØśņé¼ņÖĆ ĒÖśņ×É Ļ░ä ņåīĒåĄ ņāüņØś ļ¼ĖņĀ£, ņØśļŻīņØĖņØś Ļ│╝ņżæĒĢ£ ņŚģļ¼┤ ļČĆļŗ┤ ļō▒ņØ┤ ņĀ£ņŗ£ļÉ£ļŗż[1]. ņØ┤ļ¤¼ĒĢ£ ņØśļŻīļČäņ¤ü ĒÖĢļīĆļŖö ņØśņé¼ņØś ņåīņŗĀņ¦äļŻīļź╝ ņ£äņČĢņŗ£ĒéżĻ│Ā, ļ░®ņ¢┤ņĀü ņ¦äļŻī ļ░Å Ļ│╝ņ×ēņ¦äļŻī Ē¢ēņ£äļź╝ ņ¢æņé░ĒĢśļ®░, ņØśļŻīļ╣äļŖö ļ¼╝ļĪĀņØ┤Ļ│Ā ĻĖ░ĒāĆ ņé¼ĒÜīņĀü ļ╣äņÜ®ņØä ņ”ØĻ░Ćņŗ£ĒéżĻ│Ā, ņØśļŻīņé¼Ļ│Ā ļ░£ņāØ ņ£äĒŚśņØ┤ ļåÆņØĆ ņĀäļ¼Ė Ļ│╝ļ¬® ņäĀĒāØ ĻĖ░Ēö╝ļĪ£ ņØĖĒĢ┤ ņĀäļ¼ĖņØś ņØĖļĀź ņłśĻĖē ļČłĻĘĀĒśĢņØä ņ┤łļלĒĢś ļŖö ļō▒ ļČĆņ×æņÜ®ņØä ņ£Āļ░£ĒĢĀ ņłś ņ׳ļŗż. 2018ļģä ņłśņøÉņ¦Ćļ░®ļ▓ĢņøÉ ņä▒ļé© ņ¦ĆņøÉņØĆ 8ņäĖ ĒÖśņ×ÉĻ░Ć ĒÜĪĻ▓Įļ¦ē Ēāłņןņ£╝ļĪ£ ņé¼ļ¦ØĒĢ£ ņé¼Ļ▒┤ņŚÉņä£ ņ¦äļŗ© ņŗżĒī©ļĪ£ ņ╣śļŻī ņŗ£ĻĖ░ļź╝ ļåōņ│żļŗżĻ│Ā ĒīÉļŗ©ĒĢśņŚ¼ ņŚģļ¼┤ņāü Ļ│╝ņŗżņ╣śņé¼ ĒśæņØśļź╝ ņØĖņĀĢĒĢśĻ│Ā ņ¦äļŻī ņØśņé¼ 3ļ¬ģņŚÉ ļīĆĒĢ┤ ĻĖłĻ│Ā 1ļģä ņØ┤ņāüņØś ņŗżĒśĢņØä ņäĀĻ│ĀĒĢśĻ│Ā ļ▓ĢņĀĢ ĻĄ¼ņåŹ ĒīÉĻ▓░ņØä ļé┤ļ”░ ņĀüņØ┤ ņ׳ņŚłļŗż. 2018ļģä 11ņøö ļīĆĒĢ£ņØśņé¼ĒśæĒÜīņŚÉņä£ 79,022ļ¬ģņØś ņØśņé¼ĒÜīņøÉņØä ļīĆņāüņ£╝ļĪ£ ņś©ļØ╝ņØĖ ņäżļ¼ĖņĪ░ņé¼ļź╝ ņŗ£Ē¢ēĒĢ£ Ļ▓░Ļ│╝ ŌĆśĻĘĖ ĒīÉĻ▓░ņØä Ļ│äĻĖ░ļĪ£ ņĀüĻĘ╣ņĀüņØĖ ļŻīĒ¢ēņ£äĻ░Ć ņ£äņČĢļÉśņŚłļāÉ?ŌĆÖļŖö ņ¦łļ¼ĖņŚÉ ļīĆĒĢ┤ 74.3%Ļ░Ć ŌĆśļ¦żņÜ░ ĻĘĖļĀć ļŗżŌĆÖļŖö ņØśĻ▓¼ņØä ļ│┤ņśĆņ£╝ļ®░, ŌĆśņØ┤ļ▓ł ĒīÉĻ▓░ņØä Ļ│äĻĖ░ļĪ£ ĒÖśņ×ÉĻ░Ć ņØ┤ņāü ņåīĻ▓¼ņØä ļ│┤ņØ┤ļ®┤ ņāüĻĖēļ│æņøÉņ£╝ļĪ£ ņĀäņøÉĒĢśļĀżļŖö Ļ▓ĮĒ¢źņØ┤ Ļ░ĢĒĢ┤ņĪīļāÉ?ŌĆÖļŖö ņ¦łļ¼ĖņŚÉ 87.9%Ļ░Ć ŌĆśļ¦żņÜ░ ĻĘĖļĀćļŗżŌĆÖĻ│Ā ļ░ØĒśöĻ│Ā, ŌĆśņØ┤ļ▓ł ĒīÉĻ▓░ņØä Ļ│äĻĖ░ļĪ£ ņØ┤ņāüņåīĻ▓¼ņØä ļ│┤ņØĖ ĒÖśņ×ÉņŚÉĻ▓ī ļČłĒĢäņÜöĒĢśļŹöļØ╝ļÅä ņČöĻ░Ć Ļ▓Ćņé¼ļź╝ ĒĢ┤ņĢ╝Ļ▓ĀļŗżļŖö ļČĆļŗ┤ņØ┤ ņ╗żņĪīļāÉ?ŌĆÖļŖö ņ¦łļ¼ĖņŚÉ 85.7%Ļ░Ć ŌĆśļ¦żņÜ░ ĻĘĖļĀćļŗżŌĆÖļØ╝ļŖö ņØśĻ▓¼ņØä ļ│┤ņśĆļŗż[2]. ņĀäļ¼ĖņØś ņØĖļĀź ņłśĻĖē ļČłĻĘĀĒśĢ ļ¼ĖņĀ£ļŖö ņØ╝ņ░īĻ░Éņ╣ś ņłśĻ░Ć ļ¼ĖņĀ£ņÖĆ ņŚ░Ļ┤ĆļÉśņ¢┤ ņÖĖĻ│╝, ņé░ļČĆņØĖĻ│╝, ĒØēļČĆņÖĖĻ│╝ ļō▒ņØś ĒŖ╣ņĀĢ ĒĢäņłś ņĀäļ¼ĖĻ│╝ļ¬® ĻĖ░Ēö╝ ĒśäņāüņØ┤ ņŗ¼ĒĢ┤ņ¦Ćļ®┤ņä£ 2013ļģäļČĆĒä░ 2018ļģäĻ╣īņ¦Ć ņĀäĻ│ĄņØś ņĀĢņøÉņØä ņØśĻ│╝ļīĆĒĢÖ ņĪĖņŚģņāØ ņłśņÖĆ Ļ░ÖļÅäļĪØ Ļ░ÉņČĢĒĢśļŖö ŌĆśņĀäĻ│ĄņØś ņĀĢņøÉ ĒĢ®ļ”¼ĒÖö ņĀĢņ▒ģŌĆÖņØ┤ ņŗ£Ē¢ēļÉśņŚłļŗż. ņØ┤ļ¤░ ĒĢäņłś ņØśļŻī ņØĖļĀź ņłśĻĖē ļČłĻĘĀĒśĢ ļ¼ĖņĀ£ņÖĆ ņĄ£ĻĘ╝ ĻĖēĻ▓®ĒĢ£ ņØśļŻīļČäņ¤üņØś ņ”ØĻ░ĆĻ░Ć ļ¦×ļ¼╝ļĀż ĒĢäņłśņØśļŻī Ļ│Ąļ░▒ ĒśäņāüņØĆ ļŹö Ļ░ĆņåŹļÅäĻ░Ć ļČÖņØĆ ņāüĒā£ņØ┤ļŗż.
ņØśļŻīļČäņ¤üņØ┤ ļ░£ņāØĒ¢łņØä ļĢī ĒÖśņ×ÉļōżņØś ļ░śņØæņØĆ ļŗżņ¢æĒĢśļŗż. Ļ░ĆļĀ╣ ļŗ╣ņé¼ņ×É ņé¼ņØ┤ ĒĢ®ņØś(ĒÖöĒĢ┤ Ļ│äņĢĮ), ĻĖłņĀäņĀüņØĖ ņåÉĒĢ┤ļ░░ņāü(ņ¦äļŻīļ╣ä Ļ░Éļ®┤, ņ£äņ×ÉļŻī ļō▒)ņØä ņŻ╝ņןĒĢśĻ▒░ļéś ņ×ÉļĀź ĻĄ¼ņĀ£(ņŗ£ņ£ä, ĒÅŁĒ¢ē, Ēśæļ░Ģ, ņØĖĒä░ļäĘ Ļ▓īņ×¼ ļō▒)ņÖĆ Ļ░ÖņØĆ ļ░®ļ▓ĢņØä ņé¼ņÜ®ĒĢśĻĖ░ļÅä ĒĢśĻ│Ā ļ»╝ņøÉ ņĀ£ĻĖ░(ņāüĻĖēņ×É, ļ│┤Ļ▒┤ņåī, Ļ▒┤Ļ░Ģļ│┤ĒŚśņŗ¼ņé¼ĒÅēĻ░ĆņøÉ, ĻĄŁļ»╝Ļ▒┤Ļ░Ģļ│┤ĒŚśĻ│Ąļŗ©, ļ│┤Ļ▒┤ļ│Ąņ¦ĆļČĆ, ņłśņé¼ĻĖ░Ļ┤Ć, ņ▓ŁņÖĆļīĆ ļō▒), ņĪ░ņĀĢ ņŗĀņ▓Ł(ĒĢ£ĻĄŁņåīļ╣äņ×ÉņøÉ, ĒĢ£ĻĄŁņØśļŻīļČäņ¤üņĪ░ņĀĢņżæņ×¼ņøÉ), ņåīņåĪ ņĀ£ĻĖ░(ļ▓ĢņøÉ), ĒśĢņé¼ Ļ│Āņåī(Ļ▓Įņ░░, Ļ▓Ćņ░░)ļĪ£ ņØśļŻī ļČäņ¤üņØä ĒĢ┤Ļ▓░ĒĢśļĀżļŖö ļō▒ ļŗżņ¢æĒĢ£ ļ░śņØæņØä ļ│┤ņØ┤Ļ│Ā ņ׳ļŗż. ņØśļŻīņåīņåĪņØś ļ│ĆĒÖöļź╝ ļ│┤ļ®┤ Ļ│╝Ļ▒░ņŚÉļŖö ļ»╝ņé¼ ņåÉĒĢ┤ļ░░ņāü ņ▓ŁĻĄ¼ļ¦ī ĒĢśĻ▒░ļéś ĒśĢņé¼ Ļ│Āņåīļź╝ ĒĢśĻ│Ā ņ”ØĻ▒░ ĒÖĢļ│┤ Ēøä ļ»╝ņé¼ ņåÉĒĢ┤ļ░░ņāü ņ▓ŁĻĄ¼ ņł£ņä£ļź╝ Ļ▒░ņ│żļŹś ļ░śļ®┤, ņĄ£ĻĘ╝ņŚÉļŖö ļ©╝ņĀĆ ļ»╝ņé¼ ņåÉĒĢ┤ļ░░ņāü ņ▓ŁĻĄ¼ļź╝ ĒĢśĻ│Ā Ļ│╝ņŗż ņČöņĀĢļÉ£ ņåÉĒĢ┤ļ░░ņāüņØś ĒīÉĻ▓░ļ¼ĖņØä ĻĘ╝Ļ▒░ļĪ£ ĒśĢņé¼ Ļ│ĀņåīņØś ņł£ņä£ļź╝ Ļ▒░ņ╣śļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņĢäņĪīļŗż[3]. ĒśĢņé¼ ņ×¼ĒīÉņŚÉņä£ļŖö Ļ│Ąņåī ņĀ£ĻĖ░ļÉ£ ņØśļŻīļČäņ¤üņŚÉ ļīĆĒĢ£ ņ×ģņ”Ø ņ▒ģņ×äņØĆ Ļ▓Ćņé¼ņŚÉĻ▓ī ņ׳ļŖö Ļ▓āņØ┤Ļ│Ā ņ£ĀņŻäļĪ£ ņØĖņĀĢļÉśĻĖ░ ņ£äĒĢ┤ņä£ļŖö Ļ│Ąņåī ņé¼ņŗżņØä ĒÖĢņŗżĒĢśĻ▓ī ļÆĘļ░øņ╣©ĒĢĀ ņłś ņ׳ļŖö Ļ░ĢļĀźĒĢ£ ņ”ØĻ▒░Ļ░Ć ĒĢäņÜöĒĢśļŗż. ĻĘĖļ¤¼ļéś ļ»╝ņé¼ļŖö ņØśļŻīņé¼Ļ│ĀĻ░Ć ļ░£ņāØĒĢ£ Ļ▓ĮņÜ░ ĒśĢņé¼ ņåīņåĪņŚÉ ļ╣äĒĢ┤ ņØśļŻīņØĖņØś Ļ│╝ņŗżņØä ņēĮĻ▓ī ņ×ģņ”ØĒĢĀ ņłś ņ׳ņ¢┤ņä£ ņåÉĒĢ┤ļ░░ņāüņØ┤ ņØĖņĀĢļÉśļŖöļŹ░ ņØ┤ Ļ▓ĮņÜ░ ĒśĢņé¼ ņåīņåĪņØä ļŗ┤ļŗ╣ĒĢśļŖö ĒīÉņé¼ņØś ņŗ¼ņ”Ø ĒśĢņä▒ņŚÉ ņāüļŗ╣ĒĢ£ ņśüĒ¢źņØä ļ»Ėņ╣śĻ▓ī ļÉ£ļŗż[3]. ļŹöņÜ▒ņØ┤ ņĄ£ĻĘ╝ ļ▓ĢņøÉņØĆ ļ»╝ņé¼ ņåīņåĪņŚÉņä£ ņ×ģņ”Ø ņ▒ģņ×äņØä ļŹöņÜ▒ ņÖäĒÖöĒĢśļŖö ņČöņäĖņØ┤ĻĖ░ ļĢīļ¼ĖņŚÉ ņØśņé¼ļōżņŚÉ ļīĆĒĢ£ ņ▓śļ▓īņØ┤ ņ”ØĻ░ĆĒĢĀ Ļ░ĆļŖźņä▒ņØ┤ ļåÆļŗż.
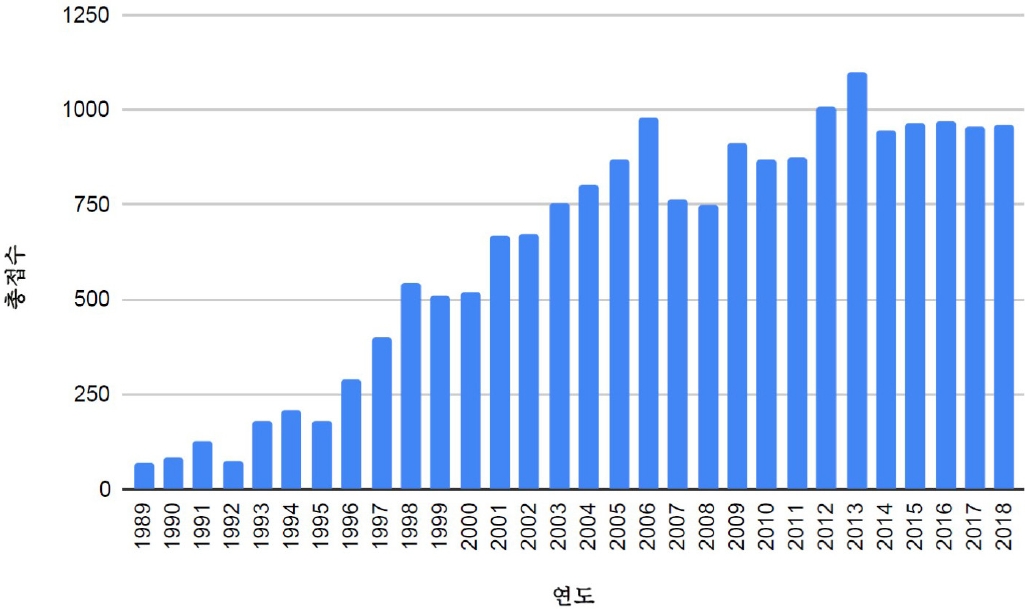
ļ»╝ņé¼ ņåīņåĪņØĆ ņĀäĒåĄņĀüņØ┤Ļ│Ā ļīĆĒæ£ņĀüņØĖ ņØśļŻīņé¼Ļ│Ā ļ░░ņāü ņ▒ģņ×ä Ļ┤ĆļĀ© ļČäņ¤ü ĒĢ┤Ļ▓░ ņłśļŗ©ņØ┤ņŚłļŗż. ņØśļŻī Ļ┤ĆļĀ© ļ»╝ņé¼ ņåīņåĪņØĆ 1989ļģäļČĆĒä░ 2009ļģäĻ╣īņ¦Ć 20ļģäĻ░ä ņ¦ĆņåŹņĀüņ£╝ļĪ£ ņ”ØĻ░ĆĒĢśļŗżĻ░Ć ĒĢ£ĻĄŁņØśļŻīļČäņ¤üņĪ░ņĀĢņżæņ×¼ņøÉņØ┤ ņäżļ”ĮļÉśĻ│Ā ņĪ░ņĀĢ ļ░Å ĒĢ®ņØśĻ░Ć ĒÖ£ņä▒ĒÖöļÉśļ®┤ņä£ 2010ļģä ņØ┤ĒøäņŚÉļŖö ļ¦żļģä 1,000Ļ▒┤ ņĢłĒīÄņØś ņåīņåĪņ£╝ļĪ£ ļŹö ņØ┤ņāü ņ”ØĻ░ĆĒĢśņ¦Ć ņĢŖĻ│Ā ņ׳ļŗż(Fig. 2). 1ņŗ¼ ļ│ĖņĢłņé¼Ļ▒┤ ņżæ ņĢĮ 58%ņŚÉ ļīĆĒĢ┤ņä£ļŖö ĒīÉĻ▓░ņØ┤ ņäĀĻ│ĀļÉśļ®░, ņĢĮ 40%ļŖö ņåīņåĪ ņĘ©ĒĢś, ņĪ░ņĀĢ, ĒÖöĒĢ┤, ĻĖ░ĒāĆ ļō▒ ĒĢ®ņØśņÖĆ ņ£Āņé¼ĒĢ£ ĒśĢĒā£ļĪ£ ņóģĻ▓░ļÉśĻ│Ā ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ļéśĒāĆļéśĻ│Ā ņ׳ļŗż[1]. 2014ļģä ņØ┤Ēøä ĒīÉĻ▓░ņØ┤ ņäĀĻ│ĀļÉ£ ņé¼Ļ▒┤ņØś ĒīÉĻ▓░ ĒśäĒÖ®ņØä ļČäņäØĒĢ┤ ļ│┤ļ®┤ ņøÉĻ│Ā ņĀäļČĆ ņŖ╣ņåī ņé¼Ļ▒┤ņØĆ 2% ļé┤ņÖĖ, ņøÉĻ│Ā ņØ╝ļČĆ ņŖ╣ņåī ņé¼Ļ▒┤ņØĆ 50% ļé┤ņÖĖ, ņøÉĻ│Ā ņĀäļČĆ Ēī©ņåī ņé¼Ļ▒┤ņØĆ 47% ļé┤ņÖĖņØĖ Ļ▓āņ£╝ļĪ£ ļéśĒāĆļé¼ļŗż.
ņØĖņÜ®ļźĀņØ┤ļ×Ć ņĀäņ▓┤ ņé¼Ļ▒┤ ņżæ ņøÉĻ│ĀĻ░Ć ņĀäļČĆ ļśÉļŖö ņØ╝ļČĆ ņŖ╣ņåīĒĢśĻ▒░ļéś ĒÖöĒĢ┤, ņĪ░ņĀĢ, ņØĖļéÖ ļō▒ņŚÉ ņØśĒĢ┤ ņøÉĻ│Ā ņ▓ŁĻĄ¼ņØś ņĀäļČĆ ļśÉļŖö ņØ╝ļČĆĻ░Ć ļ░øņĢäļōżņŚ¼ņ¦ä ņé¼Ļ▒┤ņØś ļ╣äņ£©ņØ┤ļŗż[1]. ĻĄŁļé┤ ņØśļŻīņåīņåĪ ņØĖņÜ®ļźĀņØĆ ņĢĮ 50% ļé┤ņÖĖļĪ£, ņåÉĒĢ┤ļ░░ņāü ņåīņåĪ ņĀäņ▓┤ ņØĖņÜ®ļźĀĻ│╝ ņ£Āņé¼ĒĢśļŗż[4]. ņØ┤ļŖö ŌĆśņØśļŻīņé¼Ļ│ĀļŖö ĒÖśņ×É ņĖĪņŚÉņä£ ņ×ģņ”ØņØä ņ▒ģņ×äņĀĖņĢ╝ ĒĢśļ»ĆļĪ£ ĒÖśņ×ÉĻ░Ć ļČłļ”¼ĒĢśļŗżŌĆÖļØ╝ļŖö ņØĖņŗØņØ┤ ņלļ¬╗ļÉśņŚłļŗżļŖö Ļ▓āņØä ļ░®ņ”ØĒĢ£ļŗż[1]. ņĢĮ 50%ļź╝ ņāüĒÜīĒĢśļŖö ĻĄŁļé┤ņØś ņØśļŻīņåīņåĪ ņØĖņÜ®ļźĀņØĆ ļ»ĖĻĄŁņØś ņØĖņÜ®ļźĀĻ│╝ ļ╣äĻĄÉĒ¢łņØä ļĢī Ēü░ ļīĆņĪ░ļź╝ ņØ┤ļŻ¼ļŗż. ļ»ĖĻĄŁņŚÉņä£ ļ░£ņāØĒĢ£ ņØśļŻīņé¼Ļ│Ā ņżæ 2-14%ļ¦īņØ┤ ļ░░ņāü ņ▓ŁĻĄ¼ļĪ£ ņØ┤ņ¢┤ņ¦ĆĻ│Ā, ņ▓ŁĻĄ¼ļÉ£ ņé¼Ļ▒┤ ņżæ ņØśļ»Ė ņŚåļŖö ņé¼Ļ▒┤ņØ┤ 75%ņŚÉ ļŗ¼ĒĢ£ļŗż[5].
ņĄ£ĻĘ╝ņŚÉ ļīĆĒĢ£ņØśņé¼ĒśæĒÜī ņØśļŻīņĀĢņ▒ģņŚ░ĻĄ¼ņåīļŖö ņØśņé¼ņØś ņØśļŻīĻ│╝ņŗżļĪ£ ņØĖĒĢ£ ņŚģļ¼┤ņāü Ļ│╝ņŗżņ╣śņé¼ņāüņŻä ĒśäĒÖ®ņØä ļŗ┤ņØĆ 'ņØśļŻīĒ¢ēņ£ä ĒśĢļ▓īĒÖö ĒśäĒÖ®Ļ│╝ ņŗ£ņé¼ņĀÉ' ļ│┤Ļ│Āņä£ļź╝ Ļ│ĄĻ░£ĒĢśņśĆļŗż. ĒśĢņé¼ ņ×¼ĒīÉņØś ļīĆņāüņØ┤ ļÉ£ ņĀäļ¼Ė ņ¦äļŻīĻ│╝ļ¬® Ļ░ĆņÜ┤ļŹ░ ņāüņ£ä 10Ļ░£ļŖö ņĀĢĒśĢņÖĖĻ│╝, ņä▒ĒśĢņÖĖĻ│╝, ņé░ļČĆņØĖĻ│╝, ņÖĖĻ│╝, ļé┤Ļ│╝, Ēö╝ļČĆĻ│╝, ņŗĀĻ▓ĮņÖĖĻ│╝, ņĀĢņŗĀņØśĒĢÖĻ│╝, ļ╣äļć©ĻĖ░Ļ│╝, ņØ┤ļ╣äņØĖĒøäĻ│╝ņśĆļŗż[6]. ĻĄŁļé┤ ņØśļŻīņØĖņØś ņŚģļ¼┤ņāü Ļ│╝ņŗżņ╣śņé¼ ņāüņ£╝ļĪ£ ņØĖĒĢ£ Ļ▓Įņ░░Ļ│╝ Ļ▓Ćņé¼ ĻĖ░ņåī ĒśäĒÖ®ņØĆ ņÖĖĻĄŁĻ│╝ ļ╣äĻĄÉĒĢĀ ņłś ņŚåņØä ņĀĢļÅäļĪ£ ļ¦żņÜ░ ļåÆļŗż(Table 1) [6]. ļÅÖņØ╝ĒĢ£ ļīĆļźÖļ▓ĢĻ│äņØ┤ļ®┤ņä£ ņ£Āņé¼ĒĢ£ ņé¼ļ▓Ģ ņ▓┤Ļ│äļź╝ Ļ░Ćņ¦ĆĻ│Ā ņ׳ļŖö ņØ╝ļ│ĖļÅä ņŚģļ¼┤ņāü Ļ│╝ņŗżņ╣śņé¼ ņāüņ£╝ļĪ£ ĻĖ░ņåīļÉśļŖö ņØśņé¼ ņłśĻ░Ć ĒśäņĀĆĒ׳ ņĀüļŗż. ļÅģņØ╝ņØś Ļ▓ĮņÜ░ļŖö ņØśļŻīņØĖņØś ĒśĢņé¼ ņ×¼ĒīÉ ļ░Å ĒśĢņé¼ ņ▒ģņ×äņØĆ Ļ▓Ćņ░░ņØś ĻĖ░ņåī ļŗ©Ļ│äņŚÉņä£ ņĪ░Ļ▒┤ļČĆ ĻĖ░ņåī ņ£Āņśł ļō▒ņØä ĒåĄĒĢśņŚ¼ ņØśļŻīĒ¢ēņ£äņØś ĒśĢļ▓īĒÖöļź╝ ņ×ÉņĀ£ĒĢśĻ│Ā ņ׳ņ£╝ļ®░ ņØśļŻīņØĖņØ┤ ņØśļŻīĻ│╝ņŗż ņ×Éņ▓┤ļ¦īņ£╝ļĪ£ ņ¦ĢņŚŁĒśĢ ļō▒Ļ│╝ Ļ░ÖņØĆ ĒśĢņé¼ ņ▓śļ▓īņØä ļ░øļŖö Ļ▓ĮņÜ░ļŖö ņŚåļŗż[6]. ļśÉĒĢ£ ĻĄŁļé┤ņØś ņ£ĀņŻäņ£©ņØĆ ļŗżļźĖ ĻĄŁĻ░Ćļ│┤ļŗż ļåÆļŗż. ņØ┤ņ▓śļ¤╝ ļåÆņØĆ ĻĖ░ņåīņ£©Ļ│╝ ņ£ĀņŻäņ£©ņØĆ ļ░®ņ¢┤ņ¦äļŻīņØś ņøÉņØĖņØ┤ ļÉĀ ļ┐Éļ¦ī ņĢäļŗłļØ╝ ĻĄŁĻ░ĆņØś Ļ│ĄĻČīļĀźņØ┤ ņØśņé¼ņØś ņØśļŻīĒ¢ēņ£äļź╝ ņ╣©ĒĢ┤ĒĢśĻ│Ā ņ׳ļŗżļŖö Ļ▓āņØä ņŗ£ņé¼ĒĢśļŖö Ļ▓āņØ┤ļŗż.
ņØśļŻīĻ░ÉņĀĢņØ┤ļ×Ć ņØśņé¼ņØś ņØśļŻīĒ¢ēņ£äĻ░Ć ņĀüļ▓ĢĒĢ£ ņĀłņ░©ņŚÉ ļö░ļØ╝ ņĀüņĀłĒĢ£ ņ¦äļŻīĻ░Ć ņĀ£ļīĆļĪ£ Ē¢ēĒĢ┤ņĪīļŖöņ¦Ć ņŚ¼ļČĆļź╝ ĒÅēĻ░ĆĒĢśļŖö Ļ▓āņØ┤ļŗż. ņØśļŻīņåīņåĪņŚÉņä£ Ļ░ÉņĀĢ Ļ▓░Ļ│╝ņØś ņØ┤ņÜ®ņØĆ ņĀäļ¼ĖĻ░ĆņØś ņ¦ĆņŗØ Ļ▓ĮĒŚśņØä ņØ┤ņÜ®ĒĢśļŖö ļŹ░ ļČłĻ│╝ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļ▓ĢĻ┤ĆņØ┤ ņ▒äĒāØ ņŚ¼ļČĆļź╝ ņäĀĒāØĒĢĀ ņłś ņ׳Ļ│Ā Ļ░ÉņĀĢ Ļ▓░Ļ│╝ņŚÉ ĻĘĆņåŹļÉśņ¦Ć ņĢŖļŖöļŗżļŖö Ļ▓āņØ┤ ņøÉļĪĀņĀüņØĖ ņ×ģņןņØ┤ņ¦Ćļ¦ī ņŗżņĀ£ļĪ£ļŖö Ļ░ÉņĀĢ Ļ▓░Ļ│╝Ļ░Ć ņØśļŻīņåīņåĪņØś Ē¢źļ░®ņØä Ļ▓░ņĀĢņ¦ōļŖö Ļ▓ĮņÜ░Ļ░Ć ļīĆļČĆļČäņØ┤ļŗż. ņØśļŻīĻ░ÉņĀĢ ļ│┤Ļ│Āņä£ļŖö ņ”ØĻ▒░Ļ░Ć ļÉśĻ│Ā ņśüĻĄ¼ņĀüņ£╝ļĪ£ ļ│┤ņĪ┤ļÉśļ®░ ņĀäļĪĆļź╝ ļé©Ļ▓© ņØĖņÜ®ļÉĀ ņłś ņ׳ĻĖ░ ļĢīļ¼ĖņŚÉ Ēśäļ¬ģĒĢ£ ņØśļŻīĻ░ÉņĀĢņØ┤ ļ¦żņÜ░ ņżæņÜöĒĢśļŗż[7]. Ēśäņ×¼ ņØśļŻīĻ░ÉņĀĢņØĆ Ļ░ü ņĀäļ¼ĖĒĢÖĒÜī Ļ░ÉņĀĢ ņ£äņøÉ, ņżæņ×¼ņøÉ ļé┤ Ļ░ÉņĀĢņ£äņøÉ ļ░Å ļīĆĒĢÖļ│æņøÉņØś ĒĢ┤ļŗ╣ Ļ│╝ļ¬® ņĀäļ¼ĖņØśņŚÉ ņØśĒĢ┤ ņØ┤ļŻ©ņ¢┤ņ¦ĆĻ│Ā ņ׳ļŗż. ņØśļŻīĻ░ÉņĀĢņØĖņØś ĒĢäņłś ņÜöĻ▒┤ņŚÉļŖö ņØśņé¼ ļ®┤ĒŚł, Ļ│ĀļÅäņØś ņĀäļ¼Ė ņ¦ĆņŗØ, ņČ®ļČäĒĢ£ ņ×äņāüĻ▓ĮĒŚś, ļåÆņØĆ ņØśļŻī ņ£żļ”¼, ļāēņĀĢĒĢśĻ│Ā ņżæļ”Įņä▒ņØä ņ£Āņ¦ĆĒĢśļŖö Ēā£ļÅäņÖĆ ĻĄŁļé┤ Ļ┤ĆļĀ© ļ▓ĢĻĘ£ ņØ┤ĒĢ┤ ļō▒ņØ┤ ņ׳ļŗż. ļśÉĒĢ£ ņØśļŻīĻ│╝ņŗżņŚÉ ņ׳ņ¢┤ņä£ ņØĖĻ│╝Ļ┤ĆĻ│ä, ņ×ģņ”Ø ņ▒ģņ×ä ļō▒ņŚÉ ņ׳ņ¢┤ņä£ ļ»╝ņé¼ņÖĆ ĒśĢņé¼ļŖö ņ░©ņØ┤Ļ░Ć Ēü¼ļŗżļŖö ņĀÉņØä ņĢīņĢäņĢ╝ ĒĢ£ļŗż[7]. ĒśĢņé¼ņØś Ļ▓ĮņÜ░ņŚÉļŖö ņØĖĻ│╝Ļ┤ĆĻ│ä, ņ×ģņ”Ø ņ▒ģņ×ä ļō▒ņØä ņŚäĻ▓®Ē׳ ņÜöĻĄ¼ĒĢśļŖö ļ░śļ®┤ ļ»╝ņé¼ņØś Ļ▓ĮņÜ░ņŚÉļŖö ņåÉĒĢ┤ņØś Ļ│ĄĒÅē, ļČäļŗ┤ņØ┤ļØ╝ļŖö ņĖĪļ®┤ņŚÉņä£ ņØśļŻīĻ│╝ņŗżņØä ĒÅŁļäōĻ▓ī ņØĖņĀĢĒĢśĻ│Ā ņ׳ļŗż. ņś¼ļ░öļźĖ ņØśļŻīĻ░ÉņĀĢņä£ ņ×æņä▒ņØä ņ£äĒĢ┤ņä£ļŖö ņØśļŻīņØĖņØś Ļ│╝ņŗżņØś ņĀĢņØśļź╝ ņĢīņĢäņĢ╝ ĒĢ£ļŗż. ņØśļŻīņØĖņØś Ļ│╝ņŗżņØĆ ņØśļŻīņØĖņØ┤ ļ¦łļĢģĒ׳ ņ¦Ćņ╝░ņ¢┤ņĢ╝ ĒĢĀ ņŻ╝ņØś ņØśļ¼┤ļź╝ ņ£äļ░śĒĢ£ Ļ▓āņØä ņØśļ»ĖĒĢśļŖöļŹ░, ņŻ╝ņØś ņØśļ¼┤ņŚÉļŖö Ļ▓░Ļ│╝ņśłĻ▓¼ ņØśļ¼┤ņÖĆ Ļ▓░Ļ│╝ĒÜīĒö╝ ņØśļ¼┤Ļ░Ć ņ׳ļŗż. Ļ▓░Ļ│╝ņśłĻ▓¼ ņØśļ¼┤ ņ£äļ░śņØ┤ļ×Ć ņØśļŻīĒ¢ēņ£äļĪ£ ņØĖĒĢ┤ ļéśņü£ Ļ▓░Ļ│╝Ļ░Ć ņśłņāüļÉśņŚłņ£╝ļéś ņØ┤ļź╝ ļ»Ėļ”¼ ļ¦ēņ¦Ć ļ¬╗ĒĢ£ Ļ▓ĮņÜ░ņØ┤Ļ│Ā Ļ▓░Ļ│╝ĒÜīĒö╝ ņØśļ¼┤ ņ£äļ░śņØ┤ļ×Ć Ēśäņ×¼ņØś ņØśļŻī ņłśņżĆņŚÉņä£ Ļ░Ćņן ņĀüņĀłĒĢ£ ņ╣śļŻīļ▓ĢņØä ĒāØĒĢśņ¦Ć ņĢŖņĢä ļČĆņ×æņÜ®ņØ┤ ļ░£ņāØĒĢ£ Ļ▓ĮņÜ░ņØ┤ļŗż[8]. ņØśļŻīņØĖņØś ņŻ╝ņØś ņØśļ¼┤ ņ£äļ░ś ĒīÉļŗ© ĻĖ░ņżĆņØĆ ļŗżņØīĻ│╝ Ļ░Öļŗż(Table 2). ņØśļŻīņØĖņØĆ ĒÖśņ×ÉņŚÉĻ▓ī Ē¢ēĒĢśļŖö ņØśļŻīĒ¢ēņ£äņØś ņĀä Ļ│╝ņĀĢņŚÉņä£ ņäżļ¬ģ ņØśļ¼┤ļź╝ Ļ░Ćņ¦ĆĻ│Ā ņ׳ļŗż. ņŻ╝ņØś ņØśļ¼┤ņÖĆ ņäżļ¬ģ ņØśļ¼┤ļź╝ ņ£äļ░śĒĢśņśĆņØä ļĢī ņØśļŻīĻ│╝ņŗżņØ┤ ņ׳ļŗżĻ│Ā ĒĢĀ ņłś ņ׳ļŗż. ņØśļŻīĻ░ÉņĀĢņä£ ņ×æņä▒ņØś ņøÉņ╣ÖņØĆ ļ¬®ņĀüņØ┤ ļÜ£ļĀĘĒĢ┤ņĢ╝ ĒĢśĻ│Ā, Ļ░ÉņĀĢņŚÉ ļīĆĒĢ£ ņżĆļ╣äļź╝ ņ▓ĀņĀĆĒ׳ ĒĢśĻ│Ā, ļé┤ņÜ®ņØ┤ ņČ®ņŗżĒĢ┤ņĢ╝ ĒĢśļ®░, ņØ╝ļ░śņØĖņØ┤ ņØ┤ĒĢ┤ĒĢĀ ņłś ņ׳ņØä ņĀĢļÅäļĪ£ Ļ░ÉņĀĢņä£ņØś ļé┤ņÜ®ņØ┤ ņל ņĀäļŗ¼ļÉśļÅäļĪØ ĒĢ┤ņĢ╝ ĒĢ£ļŗż. Ļ░ÉņĀĢņØśņé¼ļŖö Ļ░ÉņĀĢņä£ ņ×æņä▒ ņĀäņŚÉ ņÖäļ▓ĮĒĢ£ ņżĆļ╣äĻ░Ć ĒĢäņÜöĒĢśļ®░ ņØ┤ļŖö ļ▓ĢņĀü ļ¼ĖņĀ£ņÖĆ Ļ┤ĆļĀ©ļÉ£ ņé¼ĒĢŁ, ņ¦äļŻīĻĖ░ļĪØ, Ļ▓Ćņé¼ņŗż Ļ▓Ćņé¼, ņśüņāü Ļ▓Ćņé¼ ļō▒ ņØśļŻī Ļ┤ĆļĀ© ņ×ÉļŻī ļ░Å ņ¦äļŻīĻĖ░ļĪØ, ņ¦äņ░░ ņåīĻ▓¼, ņ╣śļŻī ļé┤ņÜ®, ņ╣śļŻī Ļ▓░Ļ│╝ ļō▒ ĒĢĄņŗ¼ ņé¼ĒĢŁņŚÉ ļīĆĒĢ£ ĻĖ░ļĪØņØä ņÖäļ▓ĮĒ׳ Ļ▓ĆĒåĀ Ēøä Ļ░ÉņĀĢņä£ļź╝ ņ×æņä▒ĒĢ┤ņĢ╝ ĒĢ£ļŗż.
ņØśņé¼Ļ░Ć ĻĄ¼ņåŹļÉśļŖö ņØ┤ņ£ĀļŖö ļČĆņĀüņĀłĒĢ£ Ļ░ÉņĀĢ, ļ»╝ņé¼Ļ░ÉņĀĢņØä ĒśĢņé¼ Ļ░ÉņĀĢņŚÉ ņלļ¬╗ ņĀüņÜ®ĒĢśļŖö ņĀ£ļÅäņĀüņØĖ ļ¼ĖņĀ£ņÖĆ Ļ│ĀņØśĻ░Ć ņĢäļŗī Ļ│╝ņŗżņŚÉ ļīĆĒĢ┤ ĒśĢņé¼ ņ▒ģņ×äņØä ļ¼╗ļŖö ņĢģņÜ®ļÉ£ ĒśĢņé¼ ņåīņåĪņØ┤ļŗż[7]. ĒīÉņé¼ļŖö ņØśĒĢÖ ņĀäļ¼ĖĻ░ĆĻ░Ć ņĢäļŗłļ»ĆļĪ£ ņåīņåĪ Ļ│╝ņĀĢņŚÉņä£ ņØ┤ļŻ©ņ¢┤ņ¦ĆļŖö ņØśņé¼ņØś ņØśļŻīĻ░ÉņĀĢ Ļ▓░Ļ│╝ņŚÉ ļö░ļØ╝ ĒīÉĻ▓░ņØä ļé┤ļ”¼ļŖö Ļ▓ĮĒ¢źņØ┤ ļ¦Äļŗż. ļö░ļØ╝ņä£ Ļ░ÉņĀĢņØśņé¼ļŖö ņŗĀņżæĒĢśĻ│Ā Ēśäļ¬ģĒĢ£ Ēā£ļÅäļĪ£ ņØśļŻīĻ░ÉņĀĢņŚÉ ņ×äĒĢ┤ņĢ╝ ĒĢ£ļŗż(Table 3). ĒŖ╣Ē׳ ņØśļŻīĻ░ÉņĀĢņØ┤ ļīĆĒĢÖļ│æņøÉņŚÉ ĻĘ╝ļ¼┤ĒĢśļŖö ĒĢ┤ļŗ╣Ļ│╝ ņĀäļ¼ĖņØśļōżņŚÉ ņØśĒĢ┤ ņłśĒ¢ēļÉ£ļŗżļŖö Ļ▓āņØä Ļ░ÉņĢłĒĢśļ®┤, Ļ░ÉņĀĢņØśņé¼ļŖö ņ×ÉņŗĀņØś ņØśĒĢÖ ņłśņżĆņŚÉ Ļ░ÉņĢłĒĢśņŚ¼ Ļ░ÉņĀĢĒĢśļŖö Ļ▓āņØĆ ļ░śļō£ņŗ£ Ēö╝ĒĢ┤ņĢ╝ ĒĢ£ļŗż[9]. ņ”ē ņØ┤ņāüņĀüņØĖ ņØśļŻīĒ¢ēņ£äņÖĆ ņ¦äļŻī ņ¦Ćņ╣©ņŚÉ ļö░ļ×ÉļŖöņ¦Ć ņŚ¼ļČĆļź╝ ĒīÉļŗ©ĒĢśļĀżļŖö Ļ░ÉņĀĢ ņśżļźśņŚÉ ļ╣Āņ¦Ćņ¦Ć ņĢŖņĢäņĢ╝ ĒĢ£ļŗż. Ļ░ÉņĀĢņ¦łņØśņä£ ļé┤ ļ░śļ│ĄļÉśļŖö ņ¦łļ¼ĖņØĆ Ļ░ÉņĀĢņØĖņØś ņŗżņłśļź╝ ņ£ĀļÅäĒĢśņŚ¼ ĒÖśņ×É ņĖĪņØś ņŻ╝ņןņØä ņ×ģņ”ØĒĢśļĀżļŖö ņ¦łļ¼ĖņØ┤ĻĖ░ ļĢīļ¼ĖņŚÉ ņŻ╝ņØśļź╝ ņÜöĒĢ£ļŗż[7]. ņØśļŻīĻ░ÉņĀĢņŚÉņä£ ļČłĒĢäņÜöĒĢ£ ļŗ©ņ¢┤, ĒŖ╣Ē׳ Ļ░ÉņĀĢ(µä¤µāģ)ņØ┤ ņä×ņØĖ ļŗ©ņ¢┤ļŖö Ļ░ÉņĀĢņØĖņØś ņØśļÅäņÖĆļŖö ņĀäĒśĆ ļŗżļź┤Ļ▓ī ĒĢ┤ņäØļÉĀ ņłś ņ׳ĻĖ░ ļĢīļ¼ĖņŚÉ ļ░śļō£ņŗ£ Ēö╝ĒĢ┤ņĢ╝ ĒĢ£ļŗż[9]. Ļ░ÉņĀĢņØĖņØ┤ ņØśļŻīņé¼Ļ│ĀņÖĆ Ļ┤ĆļĀ©ļÉ£ ņØśļ¼┤ĻĖ░ļĪØņØä ĒÖĢņØĖĒĢśĻ│Ā ĒøäĒ¢źņĀüņ£╝ļĪ£ ņāØĻ░üĒĢ┤ ļ│┤ļ®┤ ņøÉņØĖĻ│╝ Ļ│╝ņŗżņ▓śļ¤╝ ļ│┤ņØ╝ ņłś ņ׳ņ¢┤ ŌĆśņĢäņēĮļŗżŌĆÖ, ŌĆśļÅīņØ┤ņ╝£ ļ│┤ļ®┤ŌĆÖ ļō▒ņØś ļŗ©ņ¢┤ļź╝ ņé¼ņÜ®ĒĢśĻ▓ī ļÉśļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳ļŖöļŹ░, ņØśļŻī ĒśäņןĻ│╝ ĒÖśņ×É ņāüĒÖ®ņØĆ ņŗ£ņŗ£Ļ░üĻ░ü ļ│ĆĒÖöĒĢśĻĖ░ ļĢīļ¼ĖņŚÉ Ļ░ÉņĀĢņØĖņØĆ ļ│ĖņØĖņØ┤ ĻĘĖļ¤░ ņāüĒÖ®ņŚÉ ļ¬░ņ×ģļÉśņ¢┤ Ļ░ÉņĀĢņØä ĒĢ┤ņĢ╝ ĒĢ£ļŗż[9].
ņĄ£ĻĘ╝ ņ”ØĻ░ĆĒĢśļŖö ņØśļŻīļČäņ¤üĻ│╝ ļ│ĆĒÖöļÉ£ ņØśļŻīļČäņ¤üņ£╝ļĪ£ ņØĖĒĢśņŚ¼ ņØśņé¼ļōżņØĆ ņĢłņĀäĒĢ£ ņ¦äļŻī ĒÖśĻ▓ĮņØä ļ│┤ņןļ░øņ¦Ć ļ¬╗ĒĢśĻ│Ā ņ׳ļŖö Ļ▓āņØ┤ ĒśäņŗżņØ┤ļŗż. ņØśļŻīņé¼Ļ│ĀĻ░Ć ļ░£ņāØĒĢ£ Ļ▓ĮņÜ░ ņØ╝ļźĀņĀüņ£╝ļĪ£ ņØśļŻīņØĖņØś Ļ│╝ņŗż ņ£Āļ¼┤ļź╝ ļö░ņĀĖ ĒśĢņé¼ ņ▓śļ▓īĒĢśļŖö Ļ▓ĮĒ¢źņØ┤ ļåÆĻ│Ā ņØśļŻīĻ│╝ņĀĢņŚÉņä£ ļ░£ņāØĒĢśļŖö ļČłĻ░ĆĒĢŁļĀźņĀüņØĖ ņØśļŻīņé¼Ļ│Ā ļ░Å ņØæĻĖē ņāüĒÖ® ļśÉļŖö ĒĢäņłśņØśļŻī ņśüņŚŁĻ│╝ Ļ░ÖņØ┤ ņØśļŻīņé¼Ļ│ĀņØś ņ£äĒŚśņØ┤ ļåÆņØĆ ņśüņŚŁņŚÉņä£ ņØśņé¼ņØś ņ▒ģņ×äņØä ĒÅŁļäōĻ▓ī ņØĖņĀĢĒĢśļĀżļŖö Ēśä ņäĖĒā£ļŖö ļ░śļō£ņŗ£ Ļ░£ņäĀļÉśņ¢┤ņĢ╝ ĒĢĀ Ļ▓āņØ┤ļŗż. ņØśļŻīņØĖņØä ļīĆņāüņ£╝ļĪ£ ĒĢśļŖö ĒśĢņé¼ ņ▓śļ▓ī ļō▒ņØś ņ¦Ģļ▓īņĀü ņĪ░ņ╣śļŖö ņśżĒ׳ļĀż ļīĆļŗżņłśņØś ĒÖśņ×ÉņŚÉĻ▓ī ņ£ĀĒĢ┤ĒĢ£ ļ▓ĢņĀ£ļÅäņØ┤ļŗż. ņĢ×ņ£╝ļĪ£ ņØ┤ļ¤░ ņāüĒÖ®ņØ┤ ņ¦äĒ¢ēļÉśļŖö Ļ▓ĮņÜ░ ņØśņé¼ņØś ņåīņŗĀņ¦äļŻīļź╝ ņ£äņČĢņŗ£ĒéżĻ│Ā ļ░®ņ¢┤ņĀü ņ¦äļŻī ļ░Å Ļ│╝ņ×ēņ¦äļŻī Ē¢ēņ£äļź╝ ņ¢æņé░ĒĢśļ®░ ņØśļŻī ļ╣äņÜ®ņØä ņāüņŖ╣ņŗ£ĒéżĻ│Ā ņØśļŻīņé¼Ļ│Ā ņ£äĒŚśņØ┤ ļåÆņØĆ ņĀäļ¼ĖĻ│╝ļ¬® ņäĀĒāØ ĻĖ░Ēö╝ ĒśäņāüņØä ņ£Āļ░£ĒĢśņŚ¼ ņĀäļ¼ĖņØś ņØĖļĀź ņłśĻĖē ļČłĻĘĀĒśĢ ļ¼ĖņĀ£Ļ░Ć ļ░£ņāØĒĢĀ ņłś ņ׳ļŗż. ņØ┤ļ¤░ ļ¼ĖņĀ£ņĀÉņØä ĒĢ┤Ļ▓░ĒĢśĻĖ░ ņ£äĒĢ┤ ņØśļŻīĻ│äņŚÉņä£ļŖö 1) ņĀĢņāüņĀüņØĖ ņØśļŻīĒ¢ēņ£ä Ļ│╝ņĀĢņŚÉņä£ ļ░£ņāØĒĢśļŖö ņØśļŻīņé¼Ļ│ĀņŚÉ ļīĆĒĢ┤ņä£ļŖö ņĢģņØśņĀüņØĖ Ļ│ĀņØś ļśÉļŖö ņżæļīĆĒĢ£ Ļ│╝ņŗżņØ┤ ņĢäļŗī ņØ┤ņāü ņøÉņ╣ÖņĀüņ£╝ļĪ£ ĒśĢņé¼ņāü Ļ│╝ņŗżņ╣śņé¼ņāüņŻäņØś ņĀüņÜ® ļ░░ņĀ£, 2) ĻĄÉĒåĄņé¼Ļ│Āņ▓śļ”¼ĒŖ╣ļĪĆļ▓ĢĻ│╝ Ļ░ÖņØĆ ņØśļŻīņé¼Ļ│Āņ▓śļ”¼ĒŖ╣ļĪĆļ▓Ģ, 3) ĒĢäņłśņØśļŻī ļČäņĢ╝ņŚÉņä£ ļ░£ņāØĒĢśļŖö ņØśļŻīņé¼Ļ│ĀņŚÉ ļīĆĒĢ┤ņä£ļŖö ĻĄŁĻ░ĆĻ░Ć ņ▒ģņ×äņ¦ĆĻ│Ā ļ│┤ņāüĒĢśļŖö ņŗ£ņŖżĒģ£ņØ┤ ĒĢäņÜöĒĢśļŗżĻ│Ā ņĀ£ņĢłĒĢśĻ│Ā ņ׳ļŗż. ĻĘĖļ¤¼ļéś ņĀĢļČĆļéś ņĀĢņ╣śņØĖļōżņØĆ ļŗżļźĖ ņĀäļ¼ĖĻ░Ć ņ¦üņŚŁĻ│╝ņØś ĒśĢĒÅēņä▒Ļ│╝ ĻĄŁļ»╝ ļ▓ĢĻ░ÉņĀĢņØä Ļ│ĀļĀżĒĢ┤ņä£ Ļ│äņåŹ Ļ▓ĆĒåĀļ¦ī ĒĢśĻ▓ĀļŗżļŖö Ļ│ĄĒŚłĒĢ£ ļ®öņĢäļ”¼ļ¦ī ņÖĖņ╣śĻ│Ā ņ׳ļŗż. ļö░ļØ╝ņä£ ņØśļŻīĻ░ÉņĀĢņØ┤ ļ▓Ģļ”¼ņĀü ĒīÉļŗ©ņŚÉ ļ»Ėņ╣śļŖö ņ¦üņĀæņĀüņØĖ ņśüĒ¢źņØä Ļ│ĀļĀżĒĢśņŚ¼ ņØ┤ļ¤░ ņāüĒÖ®ņØä ĒāĆĻ░£ĒĢĀ ņØśļŻīĻ│äņØś ņŗ£ĻĖēĒĢ£ Ļ│╝ņĀ£ļŖö ņØśļŻīĻ░ÉņĀĢņä£ļź╝ ņ×æņä▒ĒĢśļŖö ņØśņé¼ļŖö Ļ░ÉņĀĢņä£ņØś ņżæņÜöĒĢ©Ļ│╝ ņśüĒ¢źļĀźņØä ņØĖņ¦ĆĒĢśļÅäļĪØ ĒĢśĻ│Ā, ņØśļŻīņé¼Ļ│ĀņŚÉ ļīĆĒĢ┤ņä£ Ļ│ĄņĀĢĒĢśĻ│Ā Ļ░ØĻ┤ĆņĀüņØ┤Ļ│Ā ņØ╝Ļ┤Ćņä▒ ņ׳ļŖö ņØśļŻīĻ░ÉņĀĢņØä ĒĢĀ ņłś ņ׳ļŖö ņĀäļ¼ĖĻ░Ćļź╝ ĒÖĢņČ®ĒĢśļŖö Ļ▓āņØ┤ļŗż.



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print